Zapalenie okostnej zęba, znane również jako periostitis dentis, jest stanem zapalnym błony otaczającej kość szczęki lub żuchwy, która przylega bezpośrednio do korzeni zębów. Okostna jest tkanką łączną bogato unaczynioną i unerwioną, pełniącą kluczową rolę w odżywianiu i regeneracji kości. Gdy dochodzi do jej zapalenia, objawy mogą być bardzo dokuczliwe, a proces zapalny może szybko postępować, prowadząc do poważniejszych komplikacji.
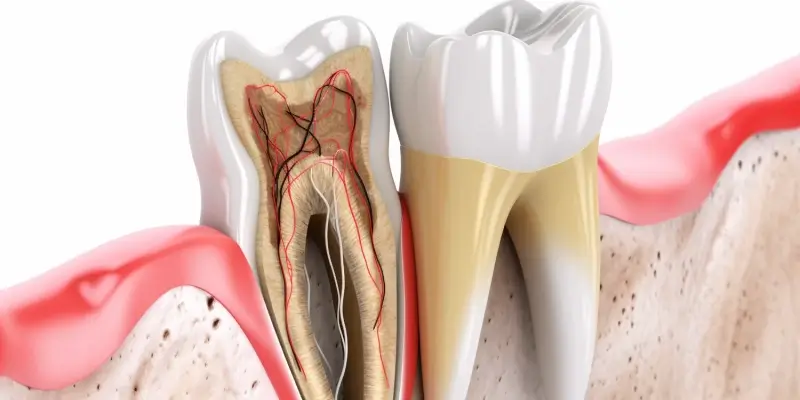
Najczęstszą przyczyną zapalenia okostnej zęba jest infekcja bakteryjna. Bakterie, które pierwotnie bytują w jamie ustnej, mogą dostać się do głębszych tkanek poprzez różne drogi. Jedną z najczęstszych jest nieleczone zapalenie miazgi zęba. Gdy miazga, czyli wewnętrzna tkanka zęba zawierająca nerwy i naczynia krwionośne, ulega zakażeniu (np. z powodu głębokiej próchnicy, urazu mechanicznego lub pęknięcia zęba), bakterie mogą przedostać się przez wierzchołek korzenia do kości szczęki lub żuchwy. Tam rozpoczyna się proces zapalny, który może objąć również okostną.
Inną istotną przyczyną jest zaawansowane zapalenie przyzębia, czyli tkanek otaczających ząb. Dziąsła, więzadła przyzębne i kość wyrostka zębodołowego mogą ulec zakażeniu na skutek niedostatecznej higieny jamy ustnej, co sprzyja rozwojowi chorób przyzębia. W skrajnych przypadkach, infekcja z kieszonek przyzębnych może rozprzestrzenić się na otaczającą kość i okostną. Nieprawidłowo wykonane leczenie kanałowe, które nie usunęło całkowicie bakterii z systemu kanałowego korzenia, również może stanowić źródło infekcji prowadzącej do zapalenia okostnej.
Ważnym czynnikiem ryzyka jest również uraz zęba lub kości szczęki, na przykład w wyniku wypadku czy uderzenia. Nawet pozornie niewielkie uszkodzenie może stworzyć drogę dla bakterii do wniknięcia w głąb tkanki kostnej. Ponadto, zabiegi chirurgiczne w obrębie jamy ustnej, takie jak ekstrakcja zęba, jeśli nie zostaną przeprowadzone z zachowaniem odpowiednich standardów sterylności lub jeśli wystąpią powikłania, mogą potencjalnie prowadzić do rozwoju stanu zapalnego okostnej. Czasami, choć rzadziej, zapalenie okostnej może być skutkiem rozprzestrzeniania się infekcji z sąsiednich obszarów, na przykład z zatok szczękowych w przypadku ich przewlekłego zapalenia.
Objawy zapalenia okostnej zęba które musisz znać
Rozpoznanie zapalenia okostnej zęba opiera się na charakterystycznych objawach, które zazwyczaj pojawiają się nagle i mogą być bardzo uciążliwe dla pacjenta. Kluczowym symptomem jest silny, pulsujący ból zęba, który często promieniuje do okolicznych tkanek, takich jak szczęka, żuchwa, ucho, skroń, a nawet oko. Ból ten jest zazwyczaj znacznie intensywniejszy niż w przypadku zwykłego zapalenia miazgi i może utrudniać normalne funkcjonowanie, w tym jedzenie, mówienie czy spanie. Niekiedy pacjenci opisują go jako nie do zniesienia.
Oprócz bólu, bardzo częstym objawem jest obrzęk. Może on dotyczyć zarówno tkanek miękkich wokół zęba, w tym dziąsła i policzka, jak i samej kości. Obrzęk często jest widoczny jako asymetria twarzy, zaczerwienienie i zwiększona wrażliwość palpacyjna dotkniętego obszaru. W niektórych przypadkach obrzęk może być tak duży, że ogranicza ruchomość żuchwy, utrudniając otwieranie ust. W zaawansowanych stadiach zapalenia, może dojść do powstania ropnia, który objawia się jako tkliwe, wypełnione ropą zgrubienie w okolicy zęba lub pod okostną. Ropień może samoistnie pęknąć, prowadząc do wycieku ropy do jamy ustnej lub na skórę.
Inne objawy, które mogą towarzyszyć zapaleniu okostnej, to ogólne złe samopoczucie, gorączka, dreszcze i powiększenie węzłów chłonnych w okolicy szyi. Te symptomy wskazują na uogólnioną odpowiedź organizmu na rozwijającą się infekcję. Ząb dotknięty zapaleniem okostnej staje się bardzo wrażliwy na dotyk i nacisk. Nawet delikatne opukiwanie go przez dentystę może wywołać silny ból. Często pacjenci odczuwają również ból przy nagryzaniu, co jest spowodowane zwiększonym ciśnieniem na zapalenie zmienione tkanki.
Ważne jest, aby zwrócić uwagę na wszelkie zmiany w jamie ustnej, takie jak zaczerwienienie dziąseł, nieprzyjemny zapach z ust, czy obecność ropnej wydzieliny. Wczesne rozpoznanie i podjęcie odpowiedniego leczenia są kluczowe dla uniknięcia poważniejszych konsekwencji. W przypadku wystąpienia któregokolwiek z wymienionych objawów, zwłaszcza silnego bólu i obrzęku, należy niezwłocznie skontaktować się z dentystą.
Diagnostyka zapalenia okostnej zęba czyli jak lekarz postawi właściwą diagnozę
Postawienie prawidłowej diagnozy zapalenia okostnej zęba wymaga od lekarza dentysty przeprowadzenia kilku kluczowych etapów diagnostycznych. Pierwszym i fundamentalnym krokiem jest szczegółowy wywiad medyczny z pacjentem. Dentysta zapyta o charakterystykę bólu – kiedy się zaczął, jak jest nasilony, czy promieniuje, co go nasila, a co łagodzi. Ważne są również informacje dotyczące wcześniejszych problemów stomatologicznych, urazów w obrębie jamy ustnej, przebytych chorób oraz przyjmowanych leków. Ten etap pozwala na wstępne zorientowanie się w sytuacji klinicznej i zawężenie listy potencjalnych przyczyn.
Kolejnym niezbędnym elementem jest dokładne badanie kliniczne jamy ustnej. Lekarz ocenia stan uzębienia, dziąseł, błony śluzowej oraz okolicznych tkanek. Zwraca uwagę na obecność zmian próchnicowych, stan wypełnień, obecność ubytków w tkankach zęba, stan przyzębia, a także występowanie obrzęków, zaczerwienień czy przetok ropnych. Szczególną uwagę przywiązuje się do zęba, który jest wskazywany przez pacjenta jako źródło bólu. Przeprowadza się testy diagnostyczne, takie jak opukiwanie zęba, badanie jego ruchomości oraz testy termiczne (chłodzenie, czasem podgrzewanie), które pomagają ocenić stan miazgi i tkanek okołowierzchołkowych. Wrażliwość zęba na ucisk i opukiwanie jest często kluczowym wskaźnikiem obecności stanu zapalnego w okolicy wierzchołka korzenia.
Podstawowym narzędziem diagnostycznym w przypadku podejrzenia zapalenia okostnej zęba jest badanie radiologiczne, najczęściej zdjęcie rentgenowskie zęba i jego otoczenia (tzw. zdjęcie punktowe lub celowane). Pozwala ono na uwidocznienie zmian w strukturze kostnej wokół korzenia zęba, takich jak poszerzenie przestrzeni ozębnej, zmiany zapalne w kości (np. ropień okołowierzchołkowy), a także oceny stanu korzeni i wypełnienia kanałów korzeniowych. W bardziej skomplikowanych przypadkach, gdy standardowe zdjęcie rentgenowskie nie dostarcza wystarczających informacji, lekarz może zlecić wykonanie pantomogramu (zdjęcia panoramicznego całej szczęki i żuchwy) lub tomografii komputerowej (CBCT), która daje trójwymiarowy obraz badanej okolicy i pozwala na precyzyjną ocenę rozległości zmian zapalnych.
W rzadkich sytuacjach, gdy diagnoza jest niejednoznaczna lub istnieje podejrzenie innych schorzeń, mogą być konieczne dodatkowe badania, takie jak pobranie wymazu z przetoki ropnej w celu identyfikacji czynnika bakteryjnego lub konsultacja z innymi specjalistami, np. chirurgiem szczękowo-twarzowym lub laryngologiem, jeśli podejrzewa się związek zapalenia z innymi schorzeniami. Kluczowe jest połączenie wszystkich zebranych danych – wywiadu, badania klinicznego i obrazowego – aby postawić trafne rozpoznanie i zaplanować najskuteczniejsze leczenie.
Leczenie zapalenia okostnej zęba zależne od przyczyny
Leczenie zapalenia okostnej zęba jest procesem wieloetapowym i zawsze wymaga interwencji stomatologicznej. Podstawowym celem terapii jest wyeliminowanie źródła infekcji, złagodzenie stanu zapalnego oraz przywrócenie prawidłowego stanu zdrowia tkanki kostnej. Pierwszym krokiem, niezależnie od przyczyny, jest zazwyczaj wdrożenie farmakoterapii. W leczeniu zapalenia okostnej zęba kluczowe jest zastosowanie antybiotyków o szerokim spektrum działania, które zwalczą infekcję bakteryjną. Wybór antybiotyku i czas jego stosowania zależą od nasilenia stanu zapalnego, rodzaju zidentyfikowanych bakterii oraz indywidualnych cech pacjenta. Często antybiotykoterapia jest uzupełniana lekami przeciwbólowymi i przeciwzapalnymi, które pomagają złagodzić dolegliwości bólowe i zmniejszyć obrzęk.
Bezpośrednio przyczynowe leczenie stomatologiczne zależy od pierwotnej przyczyny zapalenia. Jeśli źródłem problemu jest ząb z nieleczoną miazgą lub źle przeleczonym kanałem korzeniowym, konieczne jest jego ponowne leczenie endodontyczne. Polega ono na ponownym oczyszczeniu, dezynfekcji i wypełnieniu systemu kanałowego korzenia. W niektórych przypadkach, gdy leczenie kanałowe jest nieskuteczne lub niemożliwe do przeprowadzenia, może być wskazane leczenie chirurgiczne, takie jak resekcja wierzchołka korzenia zęba (apikoektomia). Jest to zabieg polegający na usunięciu fragmentu wierzchołka korzenia wraz z otaczającą go zmianą zapalną, co pozwala na usunięcie źródła infekcji.
W przypadku zapalenia okostnej związanego z zaawansowanym stanem przyzębia, konieczne jest wdrożenie kompleksowego leczenia periodontologicznego. Obejmuje ono profesjonalne oczyszczenie zębów z kamienia i osadu, głębokie skaling i kiretaż kieszonek przyzębnych, a także instruktaż higieny jamy ustnej i odpowiednie zalecenia dotyczące domowej pielęgnacji. Czasami może być konieczne leczenie chirurgiczne przyzębia, mające na celu regenerację utraconych tkanek.
Jeśli zapalenie okostnej jest wynikiem ekstrakcji zęba, leczenie może polegać na nacięciu i drenażu ewentualnego ropnia, płukaniu rany oraz zastosowaniu antybiotyków. W sytuacji, gdy zapalenie okostnej nie jest związane bezpośrednio z konkretnym zębem, a jest np. konsekwencją urazu lub infekcji zatok, leczenie może wymagać współpracy z innymi specjalistami. Niezależnie od metody, kluczowe jest szybkie podjęcie leczenia, aby zapobiec dalszemu rozprzestrzenianiu się infekcji i uniknąć poważnych powikłań, takich jak ropień kości, przetoka czy nawet ogólnoustrojowe zakażenie.
Profilaktyka zapalenia okostnej zęba i jak zapobiegać nawrotom
Zapobieganie zapaleniu okostnej zęba opiera się przede wszystkim na konsekwentnym utrzymywaniu wysokiego poziomu higieny jamy ustnej oraz regularnych kontrolach stomatologicznych. Podstawą profilaktyki jest codzienne, dokładne szczotkowanie zębów co najmniej dwa razy dziennie, przy użyciu pasty do zębów z fluorem. Należy pamiętać o szczotkowaniu wszystkich powierzchni zębów, języka oraz linii dziąseł. Uzupełnieniem szczotkowania jest stosowanie nici dentystycznej lub irygatora, które pomagają usunąć resztki pokarmów i płytkę bakteryjną z przestrzeni międzyzębowych, gdzie szczoteczka nie dociera. Regularne płukanie jamy ustnej antybakteryjnymi płynami może dodatkowo wspomóc higienę, jednak nie powinno zastępować mechanicznego czyszczenia.
Kluczowym elementem profilaktyki są regularne wizyty kontrolne u stomatologa, najlepiej co sześć miesięcy. Podczas takich wizyt dentysta może wcześnie wykryć i rozpocząć leczenie wszelkich nieprawidłowości, takich jak początkowe stadia próchnicy, choroby dziąseł czy nieprawidłowości w wypełnieniach. Wczesne leczenie próchnicy zapobiega jej głębokiemu rozwojowi i infekcji miazgi, która jest częstą przyczyną zapalenia okostnej. Profesjonalne czyszczenie zębów (skaling i piaskowanie) wykonywane przez higienistkę stomatologiczną usuwa kamień nazębny i osady, które są siedliskiem bakterii i przyczyniają się do rozwoju chorób przyzębia.
Unikanie czynników ryzyka jest równie istotne. Oznacza to ograniczenie spożycia cukrów prostych, które sprzyjają rozwojowi próchnicy. Dieta powinna być zbilansowana i bogata w składniki odżywcze wspierające zdrowie zębów i kości, takie jak wapń i witamina D. Ważne jest również unikanie urazów mechanicznych w obrębie jamy ustnej. W przypadku uprawiania sportów kontaktowych, zaleca się stosowanie ochronnych ochraniaczy na zęby. Osoby zaciskające zęby lub zgrzytające zębami (bruksizm) powinny skonsultować się z dentystą w celu dobrania odpowiedniej szyny relaksacyjnej, która ochroni zęby i stawy skroniowo-żuchwowe przed nadmiernym obciążeniem.
W przypadku istniejących problemów stomatologicznych, takich jak ubytki próchnicowe, złamania zębów, czy choroby przyzębia, należy niezwłocznie podjąć leczenie. Nieleczone problemy stomatologiczne stanowią otwartą furtkę dla rozwoju poważniejszych infekcji, w tym zapalenia okostnej. Edukacja na temat prawidłowej higieny jamy ustnej i znaczenia profilaktyki powinna być prowadzona od najmłodszych lat. Świadomość pacjentów na temat potencjalnych zagrożeń i sposobów im zapobiegania jest kluczowa w utrzymaniu zdrowia jamy ustnej i całego organizmu.