Decyzja o wszczepieniu implantów stomatologicznych to ważny krok w kierunku odzyskania pełnej funkcjonalności i estetyki uśmiechu. Proces ten, choć zazwyczaj bezpieczny i skuteczny, nie jest pozbawiony potencjalnych ryzyk i wymaga dokładnej oceny stanu zdrowia pacjenta. Istnieją bowiem pewne przeciwwskazania do implantacji, które mogą wpływać na powodzenie zabiegu oraz bezpieczeństwo pacjenta. Zrozumienie tych ograniczeń jest kluczowe, aby móc podjąć świadomą decyzję i przygotować się do procedury w sposób optymalny.
Artykuł ten ma na celu szczegółowe omówienie wszystkich istotnych aspektów związanych z implantami i ich przeciwwskazaniami. Przyjrzymy się zarówno czynnikom ogólnoustrojowym, jak i lokalnym, które mogą wpływać na możliwość przeprowadzenia zabiegu wszczepienia implantu. Skupimy się na tym, co pacjent powinien wiedzieć, aby uniknąć nieprzyjemnych niespodzianek i zapewnić sobie najlepsze możliwe rezultaty leczenia implantologicznego. Naszym celem jest dostarczenie rzetelnej i wyczerpującej wiedzy, która pomoże w procesie decyzyjnym i przygotowawczym.
Zrozumienie potencjalnych przeszkód jest równie ważne, jak poznanie korzyści płynących z implantacji. Dzięki temu pacjent może współpracować z lekarzem stomatologiem, minimalizując ryzyko powikłań i maksymalizując szanse na długoterminowy sukces. W dalszych częściach artykułu omówimy szczegółowo poszczególne grupy przeciwwskazań, wyjaśniając ich charakter i wpływ na proces implantacji.
Kiedy implanty zębowe nie są najlepszym rozwiązaniem
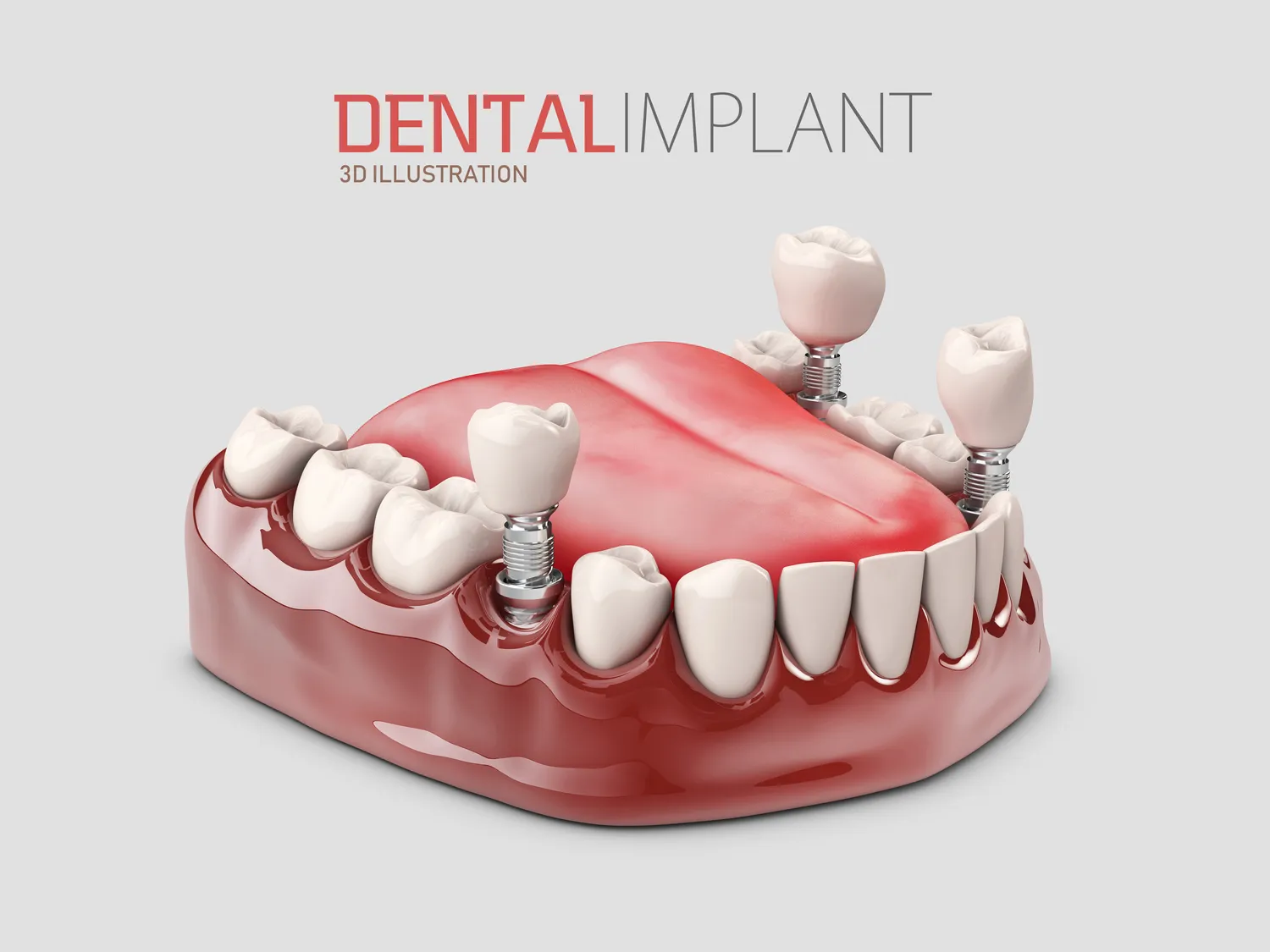
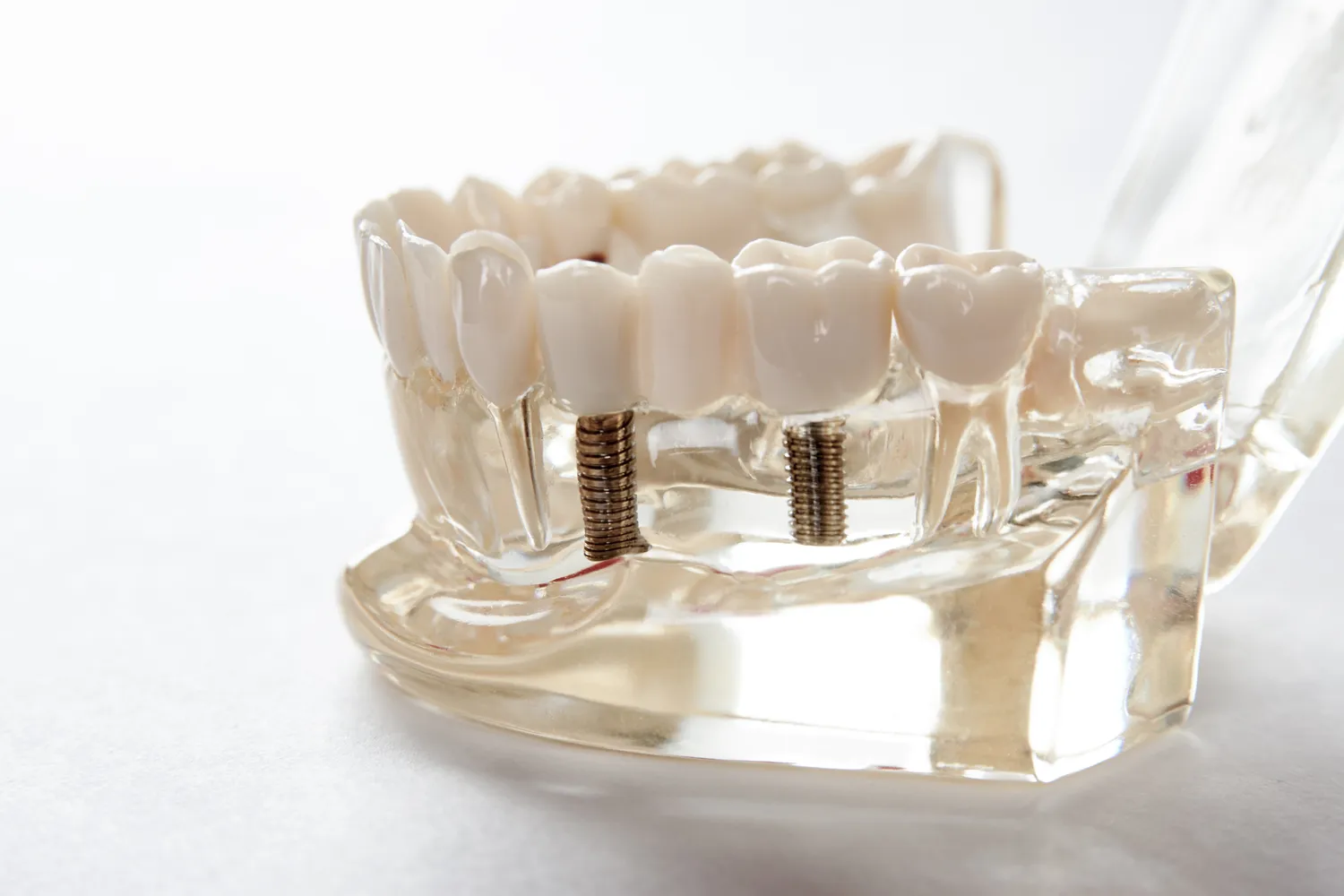
Wszczepienie implantów stomatologicznych jest procedurą polegającą na umieszczeniu tytanowego elementu w kości szczęki lub żuchwy, który następnie stanowi stabilne podparcie dla korony protetycznej. Choć technologia ta zrewolucjonizowała stomatologię, istnieją sytuacje, w których implanty zębowe mogą nie być najlepszym rozwiązaniem lub wręcz przeciwwskazane. Należy podkreślić, że decyzja o braku możliwości implantacji zawsze powinna być poprzedzona dokładną analizą medyczną przeprowadzoną przez doświadczonego specjalistę.
Przeciwwskazania do implantacji można podzielić na kilka kategorii, obejmujących stan zdrowia ogólnego pacjenta, stan higieny jamy ustnej, jakość i ilość tkanki kostnej oraz inne czynniki. Ignorowanie tych aspektów może prowadzić do niepowodzenia leczenia, komplikacji pozabiegowych, a nawet stanowić zagrożenie dla zdrowia pacjenta. Dlatego też tak istotne jest, aby przed przystąpieniem do jakichkolwiek procedur implantologicznych, pacjent był w pełni świadomy potencjalnych ograniczeń.
Kluczowe jest również zrozumienie, że wiele z tych przeciwwskazań można przezwyciężyć lub zminimalizować dzięki odpowiedniemu przygotowaniu i leczeniu. Na przykład, problemy z higieną jamy ustnej można rozwiązać poprzez profesjonalną higienizację i instruktaż higieniczny. Podobnie, niektóre choroby ogólnoustrojowe, po odpowiednim ustabilizowaniu, mogą przestać być przeszkodą w leczeniu implantologicznym. Warto zatem traktować te wskazania nie jako definitywny zakaz, ale jako sygnał do dalszej diagnostyki i ewentualnego leczenia.
Główne implanty przeciwwskazania medyczne i ogólnoustrojowe
Stan zdrowia ogólnego pacjenta odgrywa fundamentalną rolę w procesie gojenia i integracji implantu z tkanką kostną. Istnieje szereg chorób i stanów, które mogą stanowić poważne przeciwwskazanie do wszczepienia implantów stomatologicznych. Do najważniejszych należą nieuregulowane choroby ogólnoustrojowe, które mogą negatywnie wpływać na proces gojenia się ran, zwiększać ryzyko infekcji oraz obniżać zdolność organizmu do regeneracji. Szczególną uwagę należy zwrócić na choroby sercowo-naczyniowe, choroby nerek, choroby wątroby oraz choroby tarczycy.
Pacjenci z cukrzycą, szczególnie niekontrolowaną, są bardziej narażeni na powikłania pooperacyjne, w tym na infekcje oraz problemy z gojeniem się tkanek. Wysoki poziom glukozy we krwi może upośledzać działanie układu odpornościowego i spowalniać procesy naprawcze organizmu, co jest kluczowe dla sukcesu implantacji. Dlatego też, u osób z cukrzycą, konieczne jest osiągnięcie stabilnego poziomu cukru we krwi przed przystąpieniem do zabiegu.
Choroby autoimmunologiczne, takie jak reumatoidalne zapalenie stawów czy toczeń rumieniowaty układowy, mogą również stanowić problem. Wpływają one na układ odpornościowy i procesy zapalne w organizmie, co może prowadzić do odrzucenia implantu lub przedłużonego gojenia. Niektóre leki, stosowane w leczeniu chorób autoimmunologicznych, na przykład kortykosteroidy czy leki immunosupresyjne, mogą dodatkowo osłabiać układ odpornościowy i utrudniać integrację implantu.
Ważnym aspektem są również zaburzenia krzepnięcia krwi. Pacjenci cierpiący na hemofilię lub przyjmujący leki przeciwzakrzepowe (np. warfarynę, acenokumarol, czy nowe doustne antykoagulanty) wymagają szczególnej ostrożności. Ryzyko nadmiernego krwawienia podczas i po zabiegu jest zwiększone, co może prowadzić do komplikacji. W takich przypadkach konieczna jest ścisła współpraca z lekarzem prowadzącym pacjenta, a czasem modyfikacja leczenia farmakologicznego pod jego nadzorem.
Pacjenci poddawani radioterapii w obrębie głowy i szyi również mogą napotkać trudności. Promieniowanie może prowadzić do uszkodzenia tkanki kostnej i zmniejszenia jej ukrwienia, co utrudnia integrację implantu. W takich sytuacjach decyzja o implantacji powinna być podejmowana indywidualnie, po konsultacji z onkologiem i radioterapeutą, a często wymagane jest dodatkowe leczenie wspomagające, takie jak terapia tlenem hiperbarycznym.
Przeciwwskazania implanty związane ze stanem higieny jamy ustnej
Stan higieny jamy ustnej jest absolutnie kluczowy dla sukcesu leczenia implantologicznego. Niewłaściwa higiena prowadzi do gromadzenia się płytki bakteryjnej i kamienia nazębnego, co stwarza idealne warunki do rozwoju infekcji. W przypadku implantów, takie infekcje mogą mieć katastrofalne skutki, prowadząc do zapalenia tkanek okołowszczepowych, utraty kości wokół implantu, a w konsekwencji do jego niestabilności i konieczności usunięcia. Dlatego też, przed przystąpieniem do zabiegu implantacji, lekarz stomatolog zawsze ocenia stan higieny pacjenta.
Jeśli pacjent nie utrzymuje odpowiedniego poziomu higieny, implantacja jest zazwyczaj odraczana do momentu, gdy stan ten ulegnie poprawie. Lekarz może zlecić profesjonalną higienizację, która obejmuje skaling (usunięcie kamienia nazębnego), piaskowanie (usunięcie osadu) oraz polerowanie zębów. Dodatkowo, pacjent otrzymuje szczegółowy instruktaż dotyczący prawidłowej techniki szczotkowania zębów, nitkowania oraz stosowania płynów do płukania jamy ustnej. Regularne wizyty kontrolne u higienistki stomatologicznej są również niezbędne.
Choroby przyzębia, takie jak paradontoza, stanowią kolejne poważne przeciwwskazanie. Paradontoza jest chorobą zapalną tkanki przyzębia, która prowadzi do stopniowego niszczenia kości otaczającej zęby. Jeśli pacjent cierpi na zaawansowaną paradontozę, tkanka kostna może być już na tyle zniszczona, że nie zapewni odpowiedniego podparcia dla implantu. Co więcej, istniejące stany zapalne w obrębie jamy ustnej mogą sprzyjać rozwojowi infekcji wokół implantu. Leczenie paradontozy musi być zakończone i stan przyzębia musi być stabilny przez określony czas przed rozważeniem implantacji.
Palenie tytoniu jest jednym z najczęstszych czynników ryzyka niepowodzenia leczenia implantologicznego. Nikotyna zawarta w papierosach negatywnie wpływa na ukrwienie tkanek, spowalnia proces gojenia, zwiększa ryzyko infekcji i sprzyja rozwojowi chorób przyzębia. Palacze mają znacznie większe ryzyko utraty implantów w porównaniu do osób niepalących. W wielu przypadkach lekarze zalecają pacjentom rzucenie palenia na kilka tygodni przed zabiegiem oraz w okresie rekonwalescencji, a nawet całkowite zaprzestanie palenia jako warunek konieczny do przeprowadzenia implantacji.
Niewłaściwe nawyki żywieniowe, prowadzące do niedoborów witamin i minerałów niezbędnych do prawidłowego gojenia, mogą również wpływać na powodzenie leczenia. Szczególnie ważne są witamina C, witamina D oraz wapń, które odgrywają kluczową rolę w procesach regeneracji tkanki kostnej. Pacjentom zaleca się zdrową, zbilansowaną dietę bogatą w niezbędne składniki odżywcze.
Przeciwwskazania do implantów związane z tkanką kostną i anatomią
Jakość i ilość tkanki kostnej w miejscu planowanego wszczepienia implantu są absolutnie kluczowe dla jego stabilności pierwotnej i długoterminowego sukcesu. Wszczepienie implantu wymaga odpowiedniej grubości i wysokości kości, która zapewni mu stabilne oparcie. Jeśli kość jest zbyt cienka, zbyt niska lub ma nieodpowiednią gęstość, może to stanowić przeciwwskazanie do implantacji lub wymagać zastosowania dodatkowych procedur chirurgicznych, takich jak sterowana regeneracja kości (GBR) czy podniesienie dna zatoki szczękowej (sinus lift). Te procedury mają na celu zwiększenie objętości tkanki kostnej, aby umożliwić bezpieczne wszczepienie implantu.
Anatomiczne uwarunkowania szczęki i żuchwy również mają znaczenie. Bliskość ważnych struktur anatomicznych, takich jak nerw zębodołowy dolny w żuchwie czy dno zatoki szczękowej w szczęce, wymaga precyzyjnego planowania zabiegu. W niektórych przypadkach, szczególnie przy znacznej utracie kości, bliskość tych struktur może utrudniać lub uniemożliwiać wszczepienie implantu w optymalnej pozycji, co może prowadzić do bólu, drętwienia lub innych powikłań neurologicznych. Nowoczesne technologie obrazowania, takie jak tomografia komputerowa wiązki stożkowej (CBCT), pozwalają na dokładną ocenę anatomii i bezpieczne zaplanowanie zabiegu.
Przewlekłe stany zapalne w obrębie jamy ustnej, niekoniecznie związane z paradontozą, mogą również stanowić przeciwwskazanie. Na przykład, obecność ropni przyzębnych, zmian okołowierzchołkowych przy zębach sąsiadujących z miejscem planowanego wszczepienia implantu, czy niezakończone leczenie kanałowe, może prowadzić do rozprzestrzenienia się infekcji na teren implantu. Konieczne jest całkowite wyleczenie wszelkich ognisk zapalnych przed wszczepieniem implantu.
Bruksizm, czyli nadmierne zaciskanie zębów i zgrzytanie nimi, szczególnie w nocy, może stanowić obciążenie dla implantów. Siły działające na implanty w wyniku bruksizmu mogą być bardzo duże, prowadząc do ich przeciążenia, poluzowania lub nawet złamania. W przypadkach bruksizmu, leczenie implantologiczne wymaga szczególnej ostrożności, a pacjentom zazwyczaj zaleca się stosowanie specjalnych nakładek ochronnych na noc, które zmniejszają nacisk na implanty. Czasami, przed implantacją, konieczne jest leczenie stomatologiczne mające na celu zredukowanie objawów bruksizmu.
Zbyt mała ilość tkanki miękkiej otaczającej przyszły implant również może być problemem. Dziąsło o niewielkiej grubości może być bardziej podatne na recesję, co może odsłonić szyjkę implantu i prowadzić do problemów estetycznych i higienicznych. W niektórych przypadkach konieczne może być przeprowadzenie zabiegu przeszczepu tkanki łącznej, aby zwiększyć grubość dziąsła wokół implantu.
Implanty przeciwwskazania dotyczące wieku i rozwoju
Wiek pacjenta, zarówno w kontekście młodego wieku, jak i zaawansowanego wieku, może wpływać na kwalifikację do leczenia implantologicznego. U młodych osób, których rozwój kostny nie został jeszcze w pełni zakończony, wszczepienie implantów może być problematyczne. Kościec, zwłaszcza szczęka i żuchwa, nadal rośnie, co może prowadzić do nieprawidłowego ustawienia implantu względem rozwijających się zębów stałych oraz zmian w jego pozycji w stosunku do tkanki kostnej. Zazwyczaj implanty stomatologiczne zaleca się pacjentom po zakończeniu okresu wzrostu, czyli po osiągnięciu dojrzałości kostnej. W praktyce oznacza to wiek około 16-18 lat dla dziewcząt i nieco później dla chłopców.
W przypadku pacjentów w podeszłym wieku, nie ma ścisłego wieku granicznego, który dyskwalifikowałby z leczenia implantologicznego. Kluczowe jest jednak ogólne zdrowie pacjenta oraz jego zdolność do przejścia zabiegu chirurgicznego i prawidłowego gojenia się. Pacjenci starsi często cierpią na choroby ogólnoustrojowe, które mogą stanowić przeciwwskazanie, jak omówiono wcześniej. Ważne jest, aby lekarz stomatolog dokładnie ocenił stan zdrowia pacjenta i skonsultował się z jego lekarzem rodzinnym, aby upewnić się, że ryzyko związane z zabiegiem jest akceptowalne.
Niewłaściwe nawyki higieniczne, które często nasilają się z wiekiem lub wynikają z ograniczeń ruchowych, mogą również stanowić problem. Pacjent musi być w stanie samodzielnie lub z pomocą opiekuna utrzymać odpowiednią higienę jamy ustnej wokół implantów, aby zapobiec powikłaniom. W przypadku pacjentów z chorobą Alzheimera lub innymi schorzeniami neurologicznymi, które mogą wpływać na zdolność do dbania o higienę, implantacja może być niezalecana.
Psychologiczne aspekty również odgrywają rolę. Pacjent musi rozumieć złożoność procedury, potencjalne ryzyka i konieczność długoterminowej opieki nad implantami. Brak zrozumienia lub nierealistyczne oczekiwania mogą prowadzić do frustracji i niezadowolenia z leczenia. W niektórych przypadkach, szczególnie przy implantach o rozszerzonym zakresie, zalecana jest konsultacja psychologiczna.
Ważne jest również, aby pacjent był świadomy, że implanty, choć bardzo trwałe, nie są wieczne i wymagają regularnych kontroli oraz profesjonalnej higienizacji. Długoterminowa współpraca z zespołem stomatologicznym jest kluczowa dla utrzymania zdrowia implantów i otaczających tkanek.
Kiedy należy odłożyć decyzję o implantach
Istnieją sytuacje, w których decyzja o wszczepieniu implantów stomatologicznych musi zostać odłożona na późniejszy termin. Najczęstszym powodem jest niestabilny stan zdrowia ogólnego pacjenta. Jeśli pacjent przechodzi przez aktywną fazę choroby nowotworowej, jest po niedawno przeprowadzonym zawale serca, udarze mózgu, czy doświadcza ostrych stanów zapalnych, zabieg implantacji jest zazwyczaj odraczany do momentu pełnego wyzdrowienia i stabilizacji stanu zdrowia. W takich przypadkach priorytetem jest leczenie chorób podstawowych.
Okres rekonwalescencji po poważnych zabiegach chirurgicznych lub długotrwałym leczeniu farmakologicznym, zwłaszcza tym osłabiającym układ odpornościowy, również wymaga cierpliwości. Organizm potrzebuje czasu, aby wrócić do pełnej formy, a układ odpornościowy powinien być w stanie skutecznie radzić sobie z procesem gojenia i integracji implantu. Decyzja o terminie zabiegu implantacji powinna być zawsze podejmowana w porozumieniu z lekarzami prowadzącymi pacjenta.
Ciąża jest kolejnym stanem, w którym zazwyczaj odracza się zabiegi implantologiczne. Chociaż nie ma bezpośredniego zagrożenia dla płodu związanego z samym materiałem implantu, procedury chirurgiczne, stosowanie znieczulenia miejscowego oraz potencjalny stres związany z zabiegiem są generalnie odradzane w tym okresie. Bezpieczniej jest poczekać do okresu po porodzie, kiedy stan zdrowia pacjentki jest stabilny.
Niekontrolowane palenie tytoniu, jak już wspomniano, jest silnym wskazaniem do odroczenia implantacji. Pacjent musi wykazać wolę zaprzestania palenia i faktycznie zrezygnować z nałogu na okres poprzedzający zabieg i po nim. W tym czasie lekarz może zaproponować metody wsparcia rzucenia palenia.
Niewystarczająca higiena jamy ustnej, aktywne infekcje w obrębie jamy ustnej, aktywne choroby przyzębia, czy brak wystarczającej ilości tkanki kostnej, to również powody do odłożenia decyzji. W tych przypadkach konieczne jest przeprowadzenie odpowiedniego leczenia stomatologicznego, poprawa stanu higieny lub wykonanie zabiegów regeneracyjnych kości, zanim będzie można rozważać wszczepienie implantów. Czas potrzebny na te przygotowania może być różny, od kilku tygodni do kilku miesięcy.
Ważne jest, aby pacjent rozumiał, że odłożenie zabiegu w czasie nie oznacza rezygnacji z niego, a jedynie pozwala na jego przeprowadzenie w optymalnych warunkach, minimalizując ryzyko i zwiększając szanse na długoterminowy sukces leczenia.