„`html
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne, które mogą pojawić się na różnych częściach ciała. Ich obecność bywa uciążliwa i estetycznie niepożądana, a dla wielu osób stanowi także źródło niepokoju. Zrozumienie przyczyn ich powstawania jest kluczowe do skutecznego zapobiegania i leczenia. Głównym winowajcą tego rodzaju zmian skórnych są wirusy z grupy Human Papillomavirus, czyli HPV. Istnieje ponad sto typów tego wirusa, a każdy z nich może wywoływać specyficzne rodzaje brodawek w zależności od miejsca infekcji i predyspozycji organizmu. Wirus HPV jest niezwykle powszechny w naszym otoczeniu, często przenosi się przez bezpośredni kontakt ze skórą osoby zainfekowanej lub przez kontakt z przedmiotami, na których wirus przetrwał.
Infekcja HPV nie zawsze objawia się natychmiast. Okres inkubacji może trwać od kilku tygodni do nawet kilku miesięcy, co sprawia, że często trudno jest zidentyfikować źródło zakażenia. Wirus preferuje wilgotne i ciepłe środowiska, dlatego miejscami, gdzie ryzyko zakażenia jest podwyższone, są baseny, sauny, szatnie czy siłownie. Uszkodzona skóra, nawet niewielkie otarcia czy skaleczenia, stanowi dla wirusa łatwiejszą drogę wejścia do organizmu. Warto podkreślić, że obecność kurzajek nie jest oznaką braku higieny, a raczej świadectwem kontaktu z wirusem, który jest wszechobecny. Odporność organizmu odgrywa znaczącą rolę – osoby z osłabionym układem odpornościowym są bardziej podatne na infekcje HPV i rozwój brodawek.
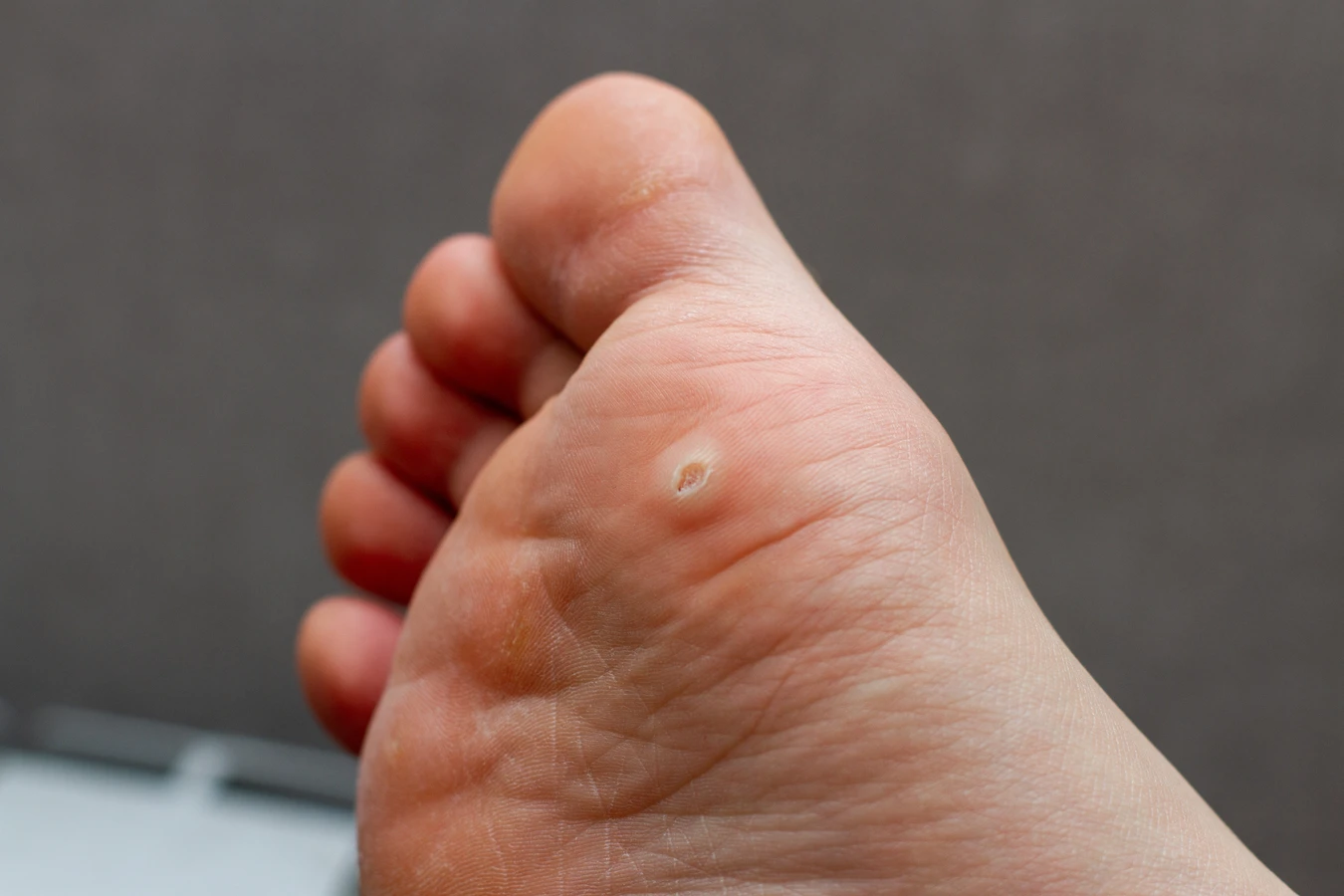
Rozpoznawanie rodzajów kurzajek jest ważne, ponieważ różne typy wirusa HPV mogą powodować odmienne zmiany. Najczęściej spotykane są kurzajki zwykłe, pojawiające się na dłoniach i palcach, które charakteryzują się szorstką, grudkowatą powierzchnią. Kurze łapki, czyli brodawki na stopach, mogą być bolesne podczas chodzenia ze względu na ucisk i wrastanie w głąb skóry. Brodawki płaskie, zazwyczaj mniejsze i gładsze, często pojawiają się na twarzy, szyi i rękach. Rzadsze, ale bardziej problematyczne, są brodawki narządów płciowych, które wymagają specjalistycznego leczenia ze względu na ryzyko powikłań i możliwości przenoszenia się na inne osoby. Zrozumienie tych różnic pozwala na lepsze ukierunkowanie strategii zapobiegawczych i leczniczych.
Przyczyny powstawania kurzajek na dłoniach i stopach
Kurzajki na dłoniach i stopach to jedne z najczęściej występujących odmian tych zmian skórnych. Główną przyczyną ich powstawania, jak już wspomniano, jest infekcja wirusem HPV. Wirus ten przenosi się głównie przez bezpośredni kontakt z zainfekowaną skórą lub przez pośredni kontakt z powierzchniami, na których wirus się znajduje. Dłonie są szczególnie narażone, ponieważ często dotykamy nimi różnych przedmiotów i powierzchni, które mogą być skażone wirusem. Uściski dłoni z osobą zakażoną, korzystanie z tych samych narzędzi czy przedmiotów codziennego użytku, takich jak klamki, poręcze czy telefony, mogą stanowić drogę transmisji.
Szczególną uwagę należy zwrócić na stopy, zwłaszcza w miejscach publicznych o podwyższonej wilgotności. Baseny, aquaparki, sauny, siłownie, a nawet wspólne prysznice to idealne środowiska dla wirusa HPV. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko zakażenia. Brodawki na stopach, zwane kurzajkami podeszwowymi, mogą być wyjątkowo trudne do usunięcia i często nawracają. Ich rozwój jest stymulowany przez ciągły nacisk i tarcie podczas chodzenia, co może prowadzić do wrastania brodawki w głąb skóry i wywoływania bólu. Uszkodzenia naskórka, takie jak drobne skaleczenia, pęknięcia czy otarcia, ułatwiają wirusowi wniknięcie do organizmu, tworząc tzw. wrota infekcji.
Warto również pamiętać o roli układu odpornościowego w kontekście kurzajek na dłoniach i stopach. Osoby z obniżoną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych lub stresu, są bardziej podatne na rozwój brodawek. Wirus HPV może pozostawać w stanie uśpienia przez długi czas, a ujawnić się dopiero w momencie osłabienia organizmu. Samodzielne usuwanie kurzajek poprzez ich rozdrapywanie lub wycinanie może prowadzić do rozprzestrzeniania się wirusa na inne obszawy skóry, a nawet do nadkażenia bakteryjnego. Dlatego ważne jest, aby w przypadku pojawienia się brodawek, zwłaszcza tych bolesnych lub szybko rozprzestrzeniających się, skonsultować się z lekarzem.
Jak dochodzi do zakażenia wirusem HPV wywołującym kurzajki?
Mechanizm zakażenia wirusem HPV, który jest główną przyczyną powstawania kurzajek, jest stosunkowo prosty i opiera się przede wszystkim na kontakcie. Wirus ten nie jest przenoszony drogą kropelkową ani przez powietrze, jak wiele innych patogenów. Kluczowy jest bezpośredni kontakt z komórkami skóry osoby już zainfekowanej, które zawierają wirusa. Może to nastąpić podczas uścisków dłoni, ale także w wyniku dotykania wspólnych przedmiotów, na których wirus mógł przetrwać. Wirus HPV jest dość odporny na wysychanie, co oznacza, że może on przetrwać na powierzchniach takich jak ręczniki, deski do krojenia, klamki, poręcze czy zabawki przez pewien czas.
Szczególnie sprzyjającym środowiskiem dla wirusa są miejsca publiczne charakteryzujące się dużą wilgotnością i ciepłem. Mowa tu o basenach, saunach, łaźniach publicznych, szatniach sportowych czy hotelowych. Wirus HPV preferuje wilgotne i ciepłe środowisko, co ułatwia mu przetrwanie i transmisję. Chodzenie boso w tych miejscach, bez odpowiedniego obuwia ochronnego, znacząco zwiększa ryzyko zakażenia. Nawet drobne uszkodzenia skóry, takie jak otarcia, skaleczenia, pęknięcia czy zadrapania, stanowią bramę dla wirusa, ułatwiając mu wniknięcie do głębszych warstw naskórka, gdzie może się namnażać i wywoływać zmiany skórne w postaci brodawek.
Warto podkreślić, że nie każda ekspozycja na wirusa HPV prowadzi do rozwoju kurzajek. Kluczową rolę odgrywa tutaj stan układu odpornościowego danej osoby. Silny i sprawnie działający system immunologiczny jest w stanie zwalczyć wirusa, zanim ten zdąży wywołać widoczne zmiany. Dlatego osoby z osłabioną odpornością, na przykład z powodu chorób przewlekłych, niedożywienia, przewlekłego stresu, wieku (bardzo młode dzieci i osoby starsze) lub przyjmowania leków immunosupresyjnych, są bardziej narażone na rozwój brodawek. Okres inkubacji, czyli czas od zakażenia do pojawienia się pierwszych objawów, może być bardzo zróżnicowany – od kilku tygodni do nawet kilku miesięcy, co sprawia, że często trudno jest jednoznacznie wskazać źródło infekcji.
W jaki sposób wirus HPV wywołuje brodawki na skórze?
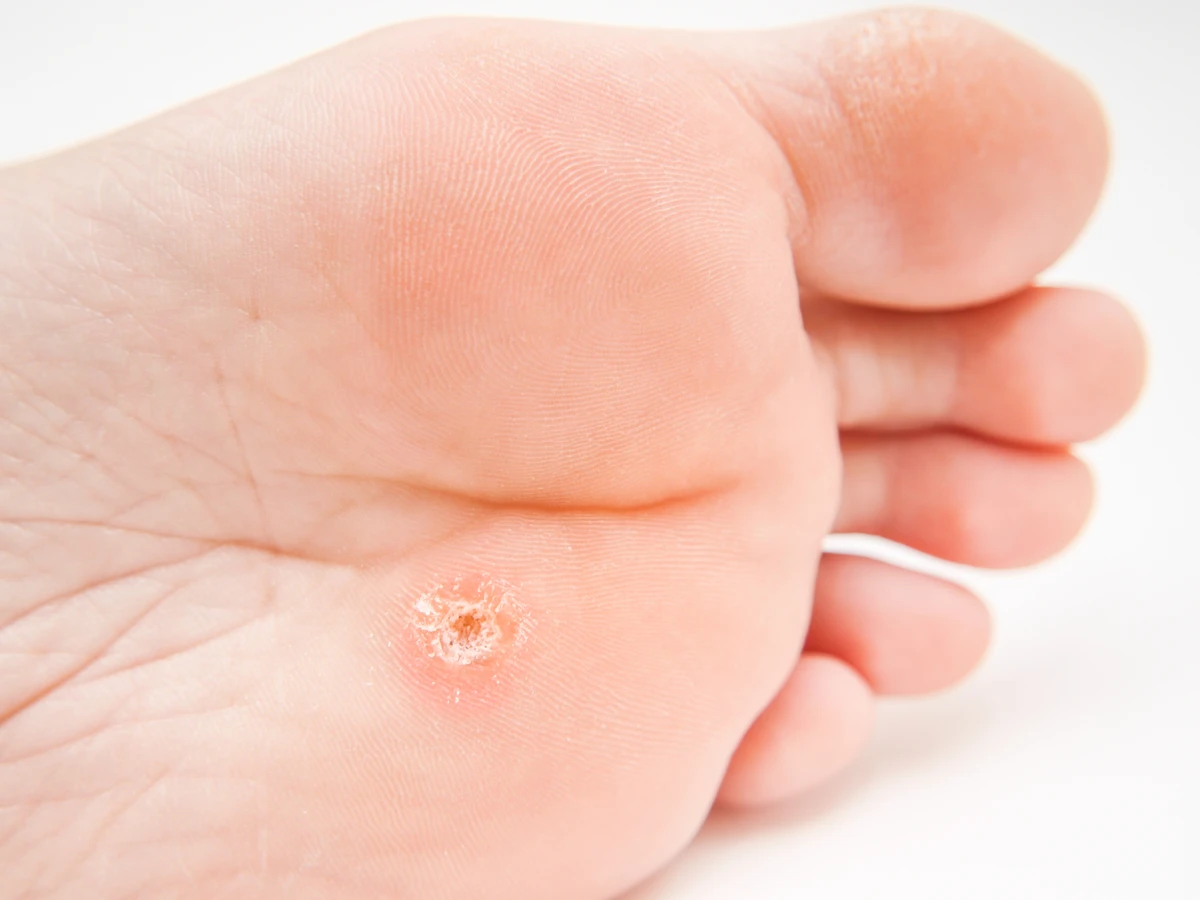
Wirus brodawczaka ludzkiego, czyli HPV, atakuje komórki nabłonka, które pokrywają zewnętrzne warstwy skóry i błony śluzowe. Po wniknięciu do organizmu przez mikrouszkodzenia naskórka, wirus integruje swój materiał genetyczny z komórkami gospodarza. Następnie rozpoczyna proces namnażania się, co prowadzi do nieprawidłowego i przyspieszonego podziału komórek. To właśnie ten nadmierny wzrost komórek nabłonkowych jest odpowiedzialny za charakterystyczny, wypukły wygląd kurzajek. Komórki zainfekowane wirusem HPV stają się grubsze, bardziej zrogowaciałe i tworzą grudkowatą strukturę, którą potocznie nazywamy brodawką.
Różnorodność typów wirusa HPV jest powodem, dla którego brodawki mogą przybierać różne formy i lokalizować się w różnych miejscach na ciele. Niektóre typy wirusa preferują skórę dłoni i stóp, inne atakują skórę twarzy i szyi, a jeszcze inne są związane z okolicami narządów płciowych. Proces rozwoju kurzajki jest zazwyczaj powolny. Po zakażeniu wirus może pozostawać w uśpieniu przez długi czas, a jego aktywność może być stymulowana przez różne czynniki, takie jak osłabienie odporności, urazy mechaniczne czy zmiany hormonalne. Wirus HPV nie tylko powoduje nieestetyczne zmiany, ale niektóre jego typy są również powiązane ze zwiększonym ryzykiem rozwoju nowotworów, co podkreśla znaczenie profilaktyki i wczesnego wykrywania.
Należy pamiętać, że kurzajki są zmianami zakaźnymi. Oznacza to, że wirus odpowiedzialny za ich powstawanie może się rozprzestrzeniać po całym ciele tej samej osoby, a także przenosić na inne osoby. W przypadku brodawek na dłoniach, dotykanie ich, a następnie dotykanie innych części ciała, może prowadzić do powstania nowych zmian. Podobnie, jeśli dana osoba ma kurzajkę na stopie, chodzenie boso może przyczynić się do rozprzestrzenienia wirusa na inne obszary ciała lub na inne osoby korzystające z tych samych przestrzeni. Dlatego tak ważne jest, aby unikać rozdrapywania, wycinania czy drapania kurzajek, a w przypadku ich pojawienia się, rozważyć odpowiednie metody leczenia, najlepiej pod nadzorem lekarza.
Profilaktyka i zapobieganie powstawaniu kurzajek w przyszłości
Podstawą skutecznej profilaktyki przeciwko kurzajkom jest unikanie kontaktu z wirusem HPV. Kluczowe jest przestrzeganie zasad higieny, zwłaszcza w miejscach publicznych. Warto zawsze nosić klapki lub specjalne obuwie ochronne w basenach, saunach, szatniach i innych wilgotnych, wspólnych przestrzeniach. Po każdym kontakcie z takimi miejscami należy dokładnie umyć i osuszyć stopy. Równie ważne jest dbanie o higienę rąk – częste mycie rąk wodą z mydłem lub stosowanie środków dezynfekujących, szczególnie po skorzystaniu z transportu publicznego, miejsc publicznych lub po kontakcie z osobami, które mogą być zakażone.
Unikanie dotykania potencjalnie skażonych powierzchni gołymi rękami jest kolejnym ważnym elementem profilaktyki. Należy ograniczyć dotykanie twarzy, nosa i ust, ponieważ te obszary są bardziej podatne na infekcje. Jeśli w domu znajduje się osoba z kurzajkami, ważne jest, aby nie dzielić się z nią ręcznikami, bielizną ani innymi przedmiotami osobistego użytku. Należy również zachęcać ją do stosowania metod leczenia, aby zminimalizować ryzyko rozprzestrzeniania wirusa. W przypadku dzieci, należy edukować je o zasadach higieny i o tym, dlaczego nie należy drapać ani rozdrapywać pojawiających się zmian skórnych.
Wzmocnienie układu odpornościowego odgrywa niebagatelną rolę w zapobieganiu wszelkim infekcjom, w tym również tym wywoływanym przez HPV. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu oraz unikanie przewlekłego stresu to czynniki, które wspierają prawidłowe funkcjonowanie systemu immunologicznego. Warto pamiętać, że nawet po skutecznym usunięciu kurzajek, istnieje ryzyko ponownego zakażenia, ponieważ wirus HPV może nadal krążyć w środowisku. Dlatego konsekwentne przestrzeganie zasad profilaktyki jest kluczowe dla długoterminowego zapobiegania nawrotom.
Kiedy należy zgłosić się do lekarza w sprawie kurzajek?
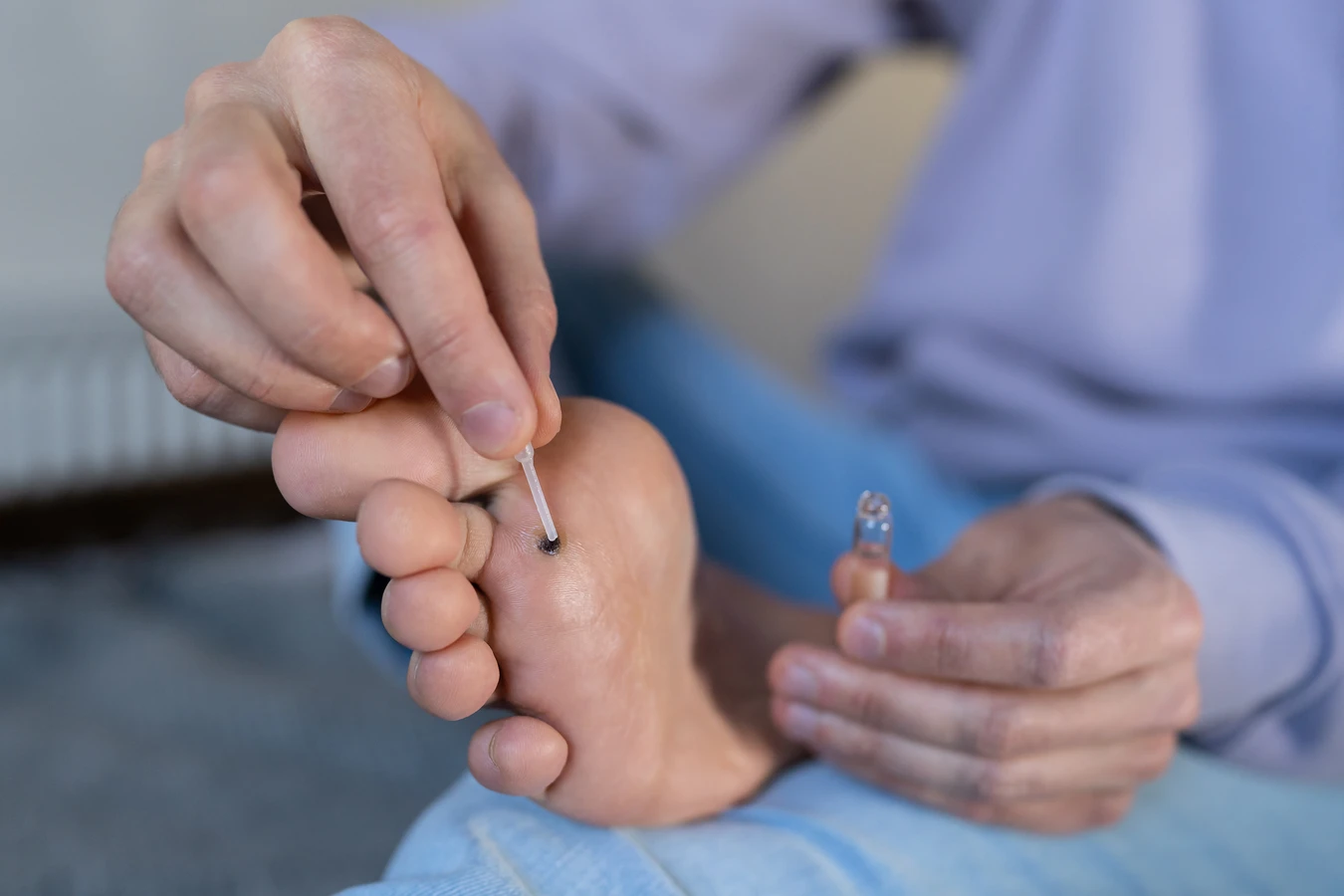
Chociaż wiele kurzajek można leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których konieczna jest konsultacja lekarska. Jeśli masz wątpliwości co do charakteru zmiany skórnej, czy na pewno jest to kurzajka, a nie np. znamiona czy inne zmiany skórne, warto zasięgnąć porady specjalisty. Lekarz będzie w stanie postawić trafną diagnozę i zalecić odpowiednie leczenie. Szczególnie ważne jest, aby nie próbować samodzielnie usuwać zmian, które pojawiają się w nietypowych miejscach lub mają niepokojący wygląd – mogą one wymagać specjalistycznego podejścia.
Bolesność, szybkie rozprzestrzenianie się, krwawienie lub zmiany w wyglądzie istniejącej kurzajki to kolejne sygnały, które powinny skłonić do wizyty u lekarza. Szczególną ostrożność należy zachować w przypadku brodawek zlokalizowanych na stopach, które mogą utrudniać chodzenie i być źródłem bólu. Osoby cierpiące na choroby przewlekłe osłabiające układ odpornościowy, takie jak cukrzyca, HIV/AIDS, lub osoby przyjmujące leki immunosupresyjne, powinny zawsze konsultować się z lekarzem przed podjęciem jakichkolwiek prób leczenia kurzajek. Ich organizm może być mniej zdolny do samodzielnego zwalczenia infekcji, a nieodpowiednie leczenie może prowadzić do powikłań.
W przypadku brodawek zlokalizowanych w okolicach narządów płciowych, kontakt z lekarzem jest absolutnie niezbędny. Te zmiany wymagają specjalistycznego leczenia ze względu na ryzyko przenoszenia wirusa na partnerów seksualnych oraz potencjalne powiązanie niektórych typów HPV z rozwojem nowotworów. Lekarz może zaproponować różne metody leczenia, takie jak krioterapię (zamrażanie), elektrokoagulację (wypalanie), laseroterapię, czy zastosowanie silniejszych preparatów farmakologicznych. W niektórych przypadkach może być konieczne chirurgiczne usunięcie zmiany. Regularne kontrole lekarskie są również zalecane, aby monitorować postępy leczenia i zapobiegać nawrotom.
„`