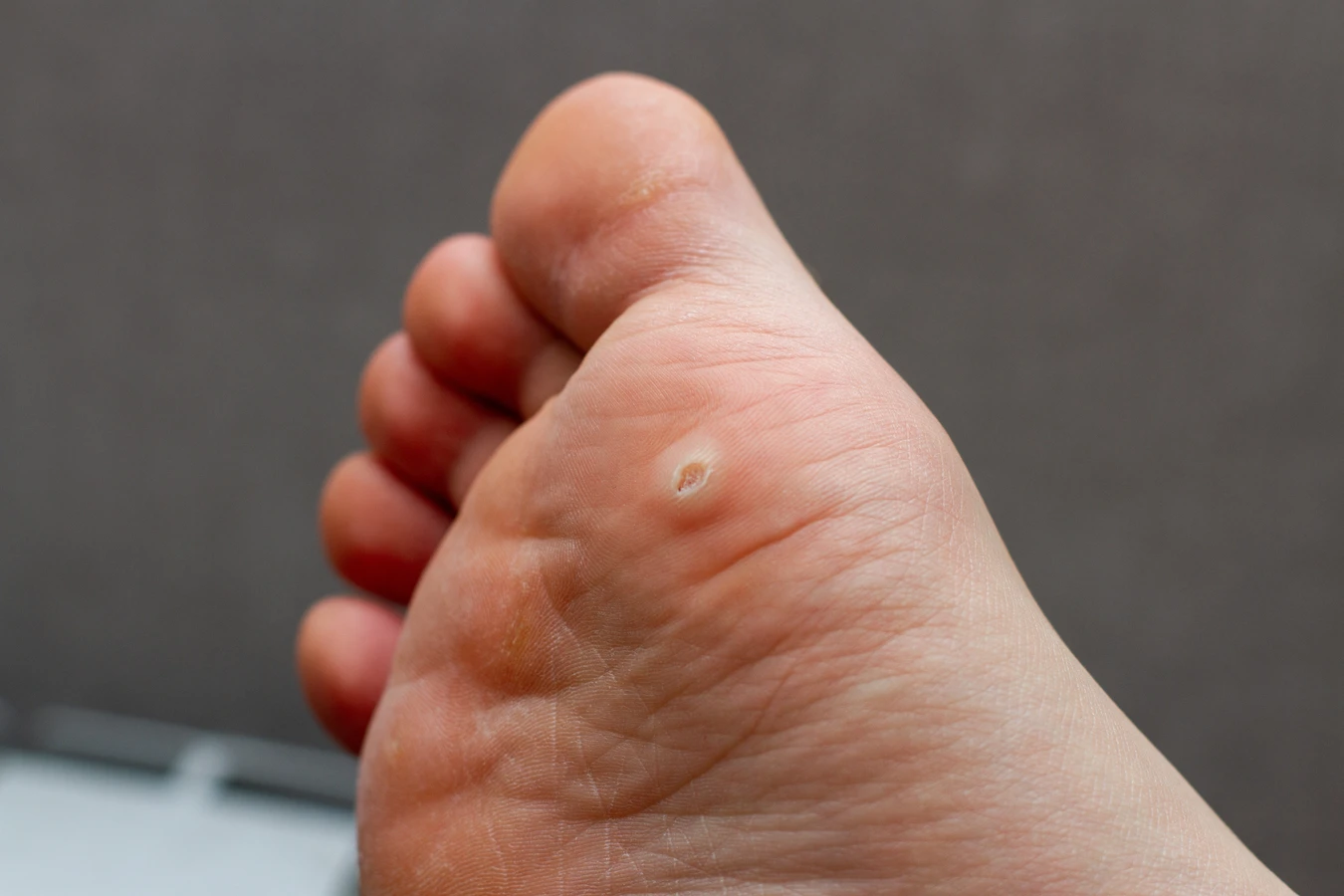
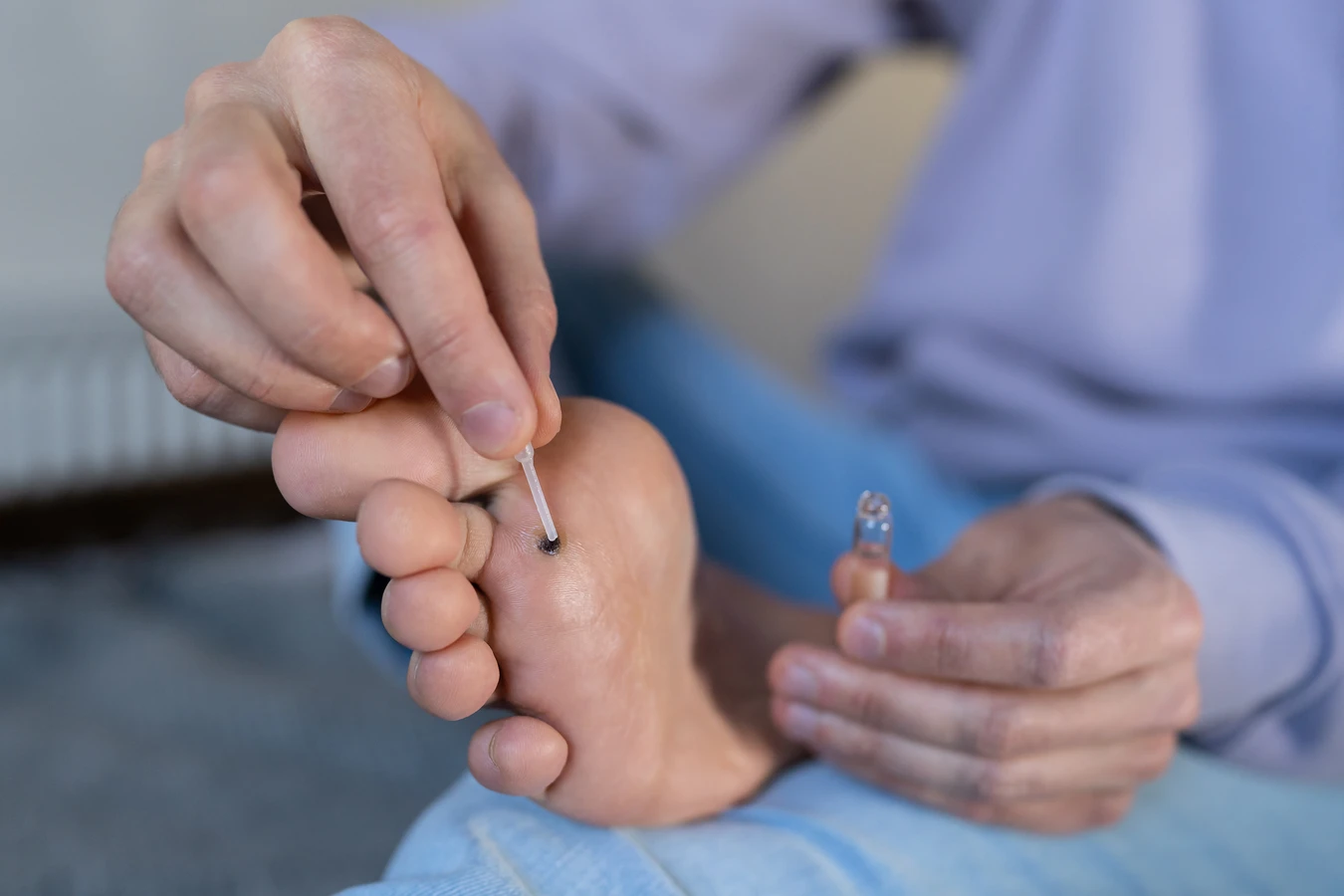
Kurzajki, znane medycznie jako brodawki, to powszechne zmiany skórne wywoływane przez infekcję wirusową. Wbrew potocznym opiniom, nie są one wynikiem kontaktu z ropuchami ani złej higieny. Ich geneza jest zdecydowanie bardziej złożona i związana z konkretnymi czynnikami biologicznymi. Zrozumienie, skąd biorą się kurzajki, jest kluczowe do ich skutecznego zapobiegania i leczenia.
Głównym sprawcą kurzajek jest wirus brodawczaka ludzkiego, czyli HPV (Human Papillomavirus). Istnieje ponad sto jego typów, a każdy z nich ma tendencję do atakowania określonych obszarów skóry i powodowania specyficznych rodzajów brodawek. Zakażenie następuje zazwyczaj poprzez bezpośredni kontakt z zainfekowaną skórą lub pośrednio, przez przedmioty, które miały kontakt z wirusem, takie jak ręczniki, obuwie czy podłogi w miejscach publicznych, np. pod prysznicami na basenach czy w szatniach.
Wirus HPV łatwo przenosi się w wilgotnym i ciepłym środowisku, co tłumaczy jego częste występowanie w miejscach takich jak baseny, sauny czy siłownie. Niewidoczne dla oka mikrouszkodzenia skóry stanowią idealne wrota dla wirusa. Po wniknięciu do komórek naskórka, HPV powoduje ich nadmierny rozrost, co manifestuje się jako charakterystyczne uwypuklenie na skórze. Okres inkubacji wirusa może być różny, od kilku tygodni do nawet kilku miesięcy, zanim pojawią się widoczne zmiany.
Jak wirus HPV powoduje powstawanie nieestetycznych zmian skórnych
Mechanizm działania wirusa HPV polega na jego zdolności do infekowania komórek nabłonkowych skóry i błon śluzowych. Po wniknięciu do organizmu, wirus namnaża się w komórkach naskórka, wykorzystując ich mechanizmy do własnego rozmnażania. W odpowiedzi na obecność wirusa, komórki te zaczynają się nieprawidłowo dzielić i rosnąć, co prowadzi do powstania charakterystycznej, guzkowatej struktury, którą znamy jako kurzajkę.
Każdy typ wirusa HPV ma pewną specyficzność tropizmu tkankowego, co oznacza, że preferuje on pewne obszary ciała. Na przykład, typy HPV 1 i 2 często powodują brodawki zwykłe, które pojawiają się najczęściej na dłoniach i stopach. Inne typy mogą być odpowiedzialne za brodawki stóp (odciski), brodawki płaskie czy brodawki płciowe. Wirus HPV nie zawsze musi być widoczny od razu; może on pozostawać w uśpieniu przez długi czas, a aktywować się w momencie osłabienia układu odpornościowego.
Ważne jest, aby zrozumieć, że układ odpornościowy odgrywa kluczową rolę w walce z wirusem HPV. U większości zdrowych osób, układ odpornościowy jest w stanie skutecznie zwalczyć infekcję, prowadząc do samoistnego zaniku kurzajek. Jednak u osób z osłabioną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych lub w wyniku infekcji wirusowych, takich jak HIV, wirus HPV może pozostawać w organizmie dłużej i powodować uporczywe brodawki.
Główne drogi zakażenia wirusem HPV i powstawania kurzajek
Zakażenie wirusem HPV, a co za tym idzie, powstawanie kurzajek, jest procesem, który wymaga spełnienia pewnych warunków. Najczęściej dochodzi do niego poprzez bezpośredni kontakt skóra do skóry z osobą zakażoną. Wirus jest obecny na powierzchni skóry osoby chorej, a przy bliskim kontakcie, zwłaszcza gdy na skórze znajdują się drobne skaleczenia, otarcia lub pęknięcia, wirus może łatwo wniknąć do organizmu.
Istotnym czynnikiem sprzyjającym infekcji jest również kontakt pośredni. Wirus HPV jest stosunkowo odporny na wysuszenie i może przetrwać na powierzchniach przez pewien czas. Dlatego też, korzystanie z miejsc publicznych o podwyższonej wilgotności, takich jak baseny, siłownie, wspólne prysznice, szatnie czy wypożyczalnie obuwia, stanowi znaczące ryzyko. Dotykanie zainfekowanych powierzchni, a następnie dotykanie własnej skóry, zwłaszcza miejsc z mikrourazami, może prowadzić do zakażenia.
Autoinokulacja, czyli przenoszenie wirusa z jednego miejsca na ciele na inne, jest kolejnym częstym sposobem rozprzestrzeniania się kurzajek. Drapanie, skubanie lub dotykanie istniejącej kurzajki, a następnie dotykanie innej części ciała, może spowodować pojawienie się nowych zmian. Ta cecha sprawia, że kurzajki mogą być uporczywe i trudne do całkowitego wyeliminowania, jeśli nie zostaną podjęte odpowiednie środki ostrożności.
- Bezpośredni kontakt z zainfekowaną skórą
- Kontakt z przedmiotami zakażonymi wirusem (ręczniki, obuwie, podłogi)
- Korzystanie z miejsc publicznych o wysokiej wilgotności (baseny, sauny, szatnie)
- Uszkodzona lub podrażniona skóra jako brama wejścia dla wirusa
- Autoinokulacja – przenoszenie wirusa na inne części ciała
Czynniki zwiększające ryzyko rozwoju kurzajek u różnych osób
Nie każdy, kto ma kontakt z wirusem HPV, od razu rozwija kurzajki. Istnieją pewne czynniki, które mogą znacząco zwiększyć podatność organizmu na infekcję i tym samym sprzyjać powstawaniu brodawek. Jednym z najważniejszych czynników jest ogólny stan układu odpornościowego. Osoby z osłabioną odpornością, na przykład z powodu chorób autoimmunologicznych, infekcji wirusowych (jak HIV), cukrzycy, czy osoby po przeszczepach narządów przyjmujące leki immunosupresyjne, są bardziej narażone na zakażenie i trudności w zwalczaniu wirusa.
Wiek również ma znaczenie. Dzieci i młodzież, których układ odpornościowy wciąż się rozwija, są często bardziej podatne na zakażenie wirusem HPV. Z tego powodu kurzajki są częściej obserwowane w tej grupie wiekowej. Jednak osoby dorosłe, zwłaszcza te z innymi czynnikami ryzyka, również mogą być dotknięte tym problemem. Ponadto, osoby, które często pracują w wilgotnym środowisku lub mają stały kontakt z wodą, na przykład pracownicy basenów czy osoby często korzystające z siłowni, mogą być bardziej narażone na infekcję.
Częste mikrourazy skóry, na przykład u sportowców, czy u osób, których praca wymaga manualnego kontaktu z różnymi powierzchniami, mogą stanowić łatwiejszą drogę dla wirusa do wniknięcia do organizmu. Drobne skaleczenia, otarcia czy pęknięcia skóry, które na co dzień mogą być niezauważane, stają się idealnymi „bramami” dla wirusa HPV. Długotrwałe noszenie obuwia, zwłaszcza niedopasowanego lub wykonanego z materiałów, które nie pozwalają skórze oddychać, może sprzyjać wilgotnemu środowisku na stopach, co ułatwia infekcję wirusową.
Różne rodzaje kurzajek i ich charakterystyczne umiejscowienie na ciele
Kurzajki, mimo że wszystkie są wywoływane przez wirusa HPV, mogą przybierać różne formy i lokalizować się w różnych częściach ciała, co jest często związane z konkretnym typem wirusa, który je spowodował. Zrozumienie tych różnic jest pomocne w ich identyfikacji i doborze odpowiedniej metody leczenia. Najczęściej spotykane są brodawki zwykłe, które charakteryzują się szorstką, grudkowatą powierzchnią i zazwyczaj pojawiają się na dłoniach, palcach, łokciach czy kolanach.
Brodawki stóp, zwane także kurzajkami podeszwowymi, mają tendencję do wrastania do wnętrza skóry ze względu na nacisk podczas chodzenia. Mogą być bolesne, a ich powierzchnia często jest pokryta drobnymi, czarnymi punktami, które są zatkanymi naczyniami krwionośnymi. Często mylone są z odciskami, ale różnią się od nich strukturą i obecnością tych charakterystycznych punktów.
Brodawki płaskie są mniejsze i bardziej gładkie niż brodawki zwykłe. Mają tendencję do pojawiania się w skupiskach, często na twarzy, szyi, dłoniach i przedramionach. U dzieci mogą występować jako drobne, lekko uniesione zmiany, podczas gdy u dorosłych mogą przyjmować bardziej owalny kształt i lekko brązowawy kolor. Brodawki nitkowate, znane również jako brodawki nitkowate lub brodawki palczaste, są cienkie, wydłużone i często pojawiają się wokół ust, nosa lub na powiekach. Są one zwykle pojedyncze i łatwo je odróżnić od innych typów.
- Brodawki zwykłe: szorstkie, grudkowate, na dłoniach i palcach.
- Brodawki stóp (podeszwowe): wrastające w skórę, bolesne, z czarnymi punktami.
- Brodawki płaskie: małe, gładkie, często w skupiskach, na twarzy i dłoniach.
- Brodawki nitkowate: cienkie, wydłużone, wokół ust i nosa.
- Brodawki mozaikowe: skupiska wielu małych brodawek tworzących większą zmianę.
Jak naturalnie wzmocnić odporność, aby zapobiec nawrotom kurzajek
Wzmocnienie naturalnej odporności organizmu jest jedną z najskuteczniejszych strategii w zapobieganiu nie tylko pierwszym infekcjom wirusem HPV, ale także w minimalizowaniu ryzyka nawrotów kurzajek. Silny układ immunologiczny jest w stanie skuteczniej rozpoznawać i zwalczać wirusa, zanim ten zdąży wywołać widoczne zmiany skórne. Podstawą zdrowej odporności jest zbilansowana dieta, bogata w witaminy i minerały.
Szczególnie ważne są witaminy C, D, A oraz cynk i selen. Witamina C, silny antyoksydant, wspiera funkcjonowanie komórek odpornościowych. Witamina D odgrywa kluczową rolę w regulacji odpowiedzi immunologicznej. Cynk jest niezbędny do prawidłowego rozwoju i funkcjonowania komórek odpornościowych, a selen działa synergistycznie z witaminą E, chroniąc komórki przed uszkodzeniem. Spożywanie dużej ilości świeżych warzyw i owoców, pełnoziarnistych produktów zbożowych, chudego białka i zdrowych tłuszczów jest fundamentem dla budowania silnej odporności.
Regularna aktywność fizyczna, nawet umiarkowana, znacząco wpływa na poprawę krążenia i usprawnia transport komórek odpornościowych po całym organizmie. Ruch pomaga również w redukcji stresu, który negatywnie wpływa na układ immunologiczny. Odpowiednia ilość snu jest równie ważna – podczas snu organizm regeneruje się i produkuje kluczowe cytokiny odpowiedzialne za walkę z infekcjami. Zmniejszenie poziomu stresu poprzez techniki relaksacyjne, medytację czy jogę, również ma pozytywny wpływ na funkcje obronne organizmu.
Kiedy warto skonsultować się z lekarzem w sprawie kurzajek
Chociaż wiele kurzajek można leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których konsultacja z lekarzem jest absolutnie wskazana. Jeśli kurzajki są liczne, szybko się rozprzestrzeniają, powodują silny ból lub dyskomfort, lub jeśli występują w miejscach szczególnie wrażliwych, takich jak okolice oczu, narządów płciowych czy na twarzy, należy zwrócić się o pomoc medyczną. Lekarz będzie w stanie prawidłowo zdiagnozować zmianę i zalecić najskuteczniejszą metodę leczenia.
Szczególną ostrożność powinny zachować osoby z osłabionym układem odpornościowym, na przykład pacjenci po przeszczepach, osoby zakażone wirusem HIV, czy pacjenci chorujący na cukrzycę. U tych osób kurzajki mogą być bardziej uporczywe, trudniejsze w leczeniu i mogą stanowić większe ryzyko powikłań. W takich przypadkach, samoleczenie jest odradzane, a profesjonalna opieka medyczna jest kluczowa dla skutecznego zwalczania infekcji.
Niepokojące powinny być również wszelkie zmiany, które szybko rosną, zmieniają kolor, krwawią, lub które nie przypominają typowej kurzajki. W rzadkich przypadkach, zmiany skórne mogą być mylone z innymi, bardziej poważnymi schorzeniami, takimi jak zmiany nowotworowe. W takich sytuacjach, szybka diagnoza lekarska jest niezbędna. Dermatolog lub lekarz pierwszego kontaktu będzie w stanie ocenić charakter zmiany i zdecydować o dalszym postępowaniu, co może obejmować biopsję lub inne badania diagnostyczne.