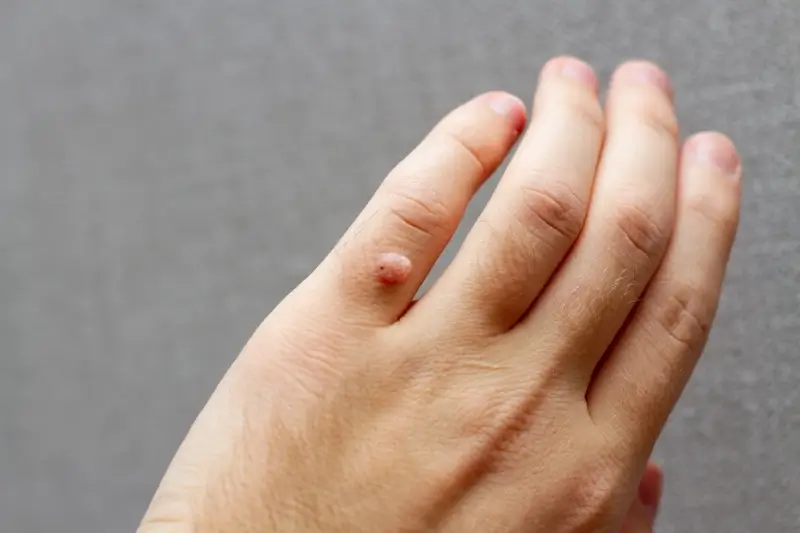
Kurzajki, zwane również brodawkami, to powszechnie występujące zmiany skórne, które potrafią być nie tylko uciążliwe, ale i estetycznie niepokojące. Ich pojawienie się na ciele może budzić pytania i niepewność, dlatego tak ważne jest zrozumienie mechanizmów ich powstawania. Kluczowym sprawcą kurzajek jest wirus brodawczaka ludzkiego, znany pod skrótem HPV (Human Papillomavirus). Jest to niezwykle zróżnicowana grupa wirusów, obejmująca ponad sto typów, z których część odpowiada za powstawanie brodawek na skórze, a inne za zmiany w obrębie błon śluzowych, a nawet nowotwory.
Wirus HPV, który prowadzi do rozwoju kurzajek, jest patogenem bardzo powszechnym. Większość ludzi w ciągu swojego życia miała z nim kontakt, nawet jeśli nie przejawiało się to widocznymi zmianami skórnymi. Wirus ten doskonale adaptuje się do życia w ludzkim organizmie i potrafi przetrwać w naskórku przez długi czas, często pozostając w stanie uśpienia. Dopiero w sprzyjających warunkach, gdy układ odpornościowy jest osłabiony, wirus może zacząć się namnażać i wywołać charakterystyczne zmiany, które potocznie nazywamy kurzajkami.
Zakażenie wirusem HPV, prowadzące do powstania kurzajek, najczęściej ma miejsce poprzez bezpośredni kontakt ze skórą osoby zainfekowanej lub poprzez kontakt z przedmiotami, na których wirus przetrwał. Wirus wnika do organizmu przez mikrouszkodzenia naskórka, niewielkie zadrapania czy otarcia, które często są niezauważalne. Dlatego tak ważne jest dbanie o higienę i unikanie dzielenia się osobistymi przedmiotami, które mogą mieć kontakt ze skórą.
Drogi zakażenia wirusem HPV wywołującym kurzajki
Zrozumienie, w jaki sposób wirus HPV przedostaje się do organizmu i powoduje powstawanie kurzajek, jest kluczowe dla profilaktyki. Podstawową drogą transmisji jest bezpośredni kontakt skóra do skóry. Jeśli osoba posiada aktywne kurzajki, na ich powierzchni znajdują się miliony cząsteczek wirusa, które mogą łatwo przenieść się na zdrową skórę innej osoby. Ta forma zakażenia jest szczególnie częsta w miejscach, gdzie panuje wysoka wilgotność i ciepło, a skóra jest narażona na uszkodzenia. Mowa tu przede wszystkim o miejscach publicznych, takich jak baseny, sauny, siłownie czy szatnie.
Kolejną istotną drogą transmisji jest kontakt pośredni. Wirus HPV jest odporny i potrafi przetrwać przez pewien czas na różnych powierzchniach. Przedmioty takie jak ręczniki, obuwie, deski sedesowe, a nawet klamki czy poręcze, mogą stać się nośnikami wirusa. Jeśli osoba zakażona dotknie takiej powierzchni, a następnie niezakażona osoba dotknie jej i przetrze oczy, nos lub dotknie drobnego skaleczenia na swojej skórze, istnieje ryzyko zakażenia. Dlatego tak ważna jest świadomość higieny osobistej i unikanie dzielenia się przedmiotami, które mają bezpośredni kontakt z ciałem.
Wirus HPV może również łatwo przenosić się z jednej części ciała na drugą u tej samej osoby. Jest to zjawisko nazywane autoinokulacją. Jeśli osoba ma kurzajkę na dłoni, a następnie przez przypadek dotknie nią innej części ciała, na przykład stopy, może tam dojść do powstania nowej zmiany. Dzieje się tak, ponieważ wirus jest obecny na skórze, a każde naruszenie jej ciągłości, nawet niewielkie, stwarza okazję do wniknięcia wirusa do głębszych warstw naskórka i rozpoczęcia jego namnażania.
Czynniki sprzyjające powstawaniu kurzajek u ludzi
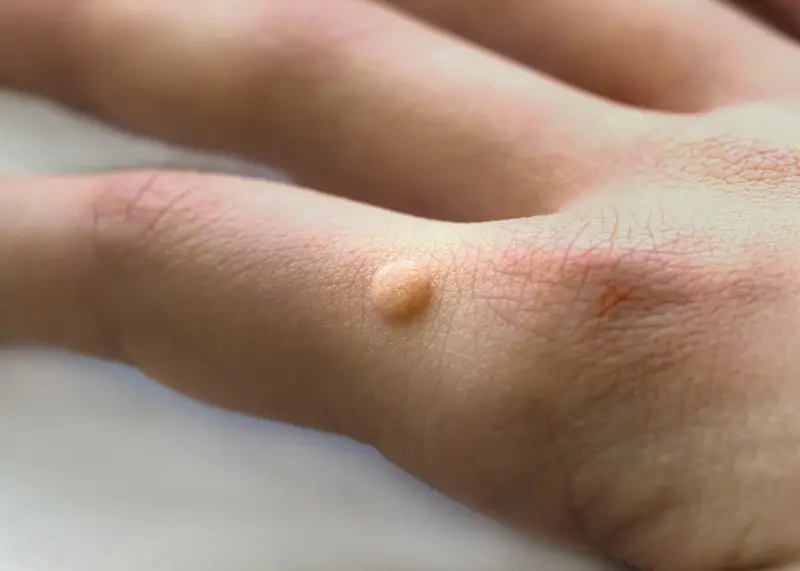
Skąd sie biorą kurzajki?
Wilgotne i ciepłe środowisko to kolejny sprzyjający czynnik. Jak wspomniano wcześniej, miejsca takie jak baseny czy sauny są idealnymi siedliskami dla wirusa HPV. Długotrwałe narażenie skóry na wilgoć sprawia, że staje się ona bardziej podatna na uszkodzenia i tym samym łatwiejsza do zainfekowania. Dlatego osoby często korzystające z takich miejsc powinny zachować szczególną ostrożność, nosić klapki i dbać o dokładne osuszanie skóry po kąpieli.
Uszkodzenia naskórka, nawet te niewielkie, stanowią otwartą bramę dla wirusa HPV. Drobne skaleczenia, zadrapania, otarcia, pęknięcia skóry czy nawet nadmierne wysuszenie naskórka mogą ułatwić wirusowi wniknięcie do organizmu. Dlatego osoby pracujące fizycznie, narażone na częste drobne urazy skóry, czy osoby cierpiące na schorzenia powodujące nadmierne wysuszenie i pękanie skóry, są bardziej podatne na zakażenie. Warto również zwrócić uwagę na nawyki takie jak obgryzanie paznokci czy skórek, które prowadzą do powstawania mikrourazów wokół paznokci, ułatwiając wirusowi lokalizację w tej okolicy.
- Osłabienie układu odpornościowego
- Częsty kontakt z wilgotną skórą w miejscach publicznych
- Obecność mikrouszkodzeń naskórka
- Długotrwały stres i niedobory żywieniowe
- Noszenie obcisłego obuwia powodującego otarcia
- Niska higiena osobista
Różne rodzaje kurzajek i ich lokalizacja na ciele
Kurzajki nie są jednorodną grupą zmian skórnych. Wirus HPV może wywoływać różne typy brodawek, które różnią się wyglądem, lokalizacją i często specyficznymi czynnikami ryzyka. Najczęściej spotykane są brodawki zwykłe, które zwykle pojawiają się na dłoniach i palcach. Mają nieregularny, grudkowaty kształt i często są pokryte szorstką, zrogowaciałą powierzchnią. Mogą być bolesne, zwłaszcza gdy uciskają na nerwy.
Brodawki stóp, zwane potocznie kurzajkami podeszwowymi, są szczególnie uciążliwe, ponieważ rozwijają się na powierzchniach obciążanych podczas chodzenia, co potęguje ból. Często mają postać zagłębionych grudek, a ich powierzchnia jest pokryta drobnymi, czarnymi punkcikami, które są zatrzymanymi naczyniami krwionośnymi. Ze względu na trudne warunki panujące na stopach (wilgoć, ucisk), często przybierają formę mozaikową, gdzie wiele mniejszych brodawek zlewa się w jedną większą zmianę.
Innym rodzajem są brodawki płaskie, które zazwyczaj występują na twarzy, grzbietach dłoni i przedramionach. Mają one charakterystyczny, płaski kształt i gładką powierzchnię. Mogą być żółtawe, brązowe lub w kolorze skóry. Brodawki nitkowate, zwane również palczastymi, to długie, cienkie narośla, które najczęściej pojawiają się w okolicach ust, nosa i oczu. Są one bardziej podatne na zranienia i mogą być dość nieestetyczne.
Warto również wspomnieć o brodawkach płciowych, które są spowodowane przez inne typy wirusa HPV niż te powodujące kurzajki skórne. Pojawiają się one na zewnętrznych narządach płciowych, w okolicach odbytu, a także na błonach śluzowych. Ich obecność wymaga konsultacji lekarskiej, ponieważ niektóre typy wirusa HPV odpowiedzialne za brodawki płciowe mogą zwiększać ryzyko rozwoju nowotworów narządów płciowych.
Zakażenie kurzajkami u dzieci i dorosłych czym się różni
Choć mechanizm powstawania kurzajek jest taki sam zarówno u dzieci, jak i u dorosłych, istnieją pewne różnice w sposobie manifestacji, częstości występowania i reakcji organizmu. Dzieci, zwłaszcza te uczęszczające do żłobków, przedszkoli czy szkół, są bardziej narażone na zakażenie wirusem HPV. Ich układ odpornościowy jest jeszcze w fazie rozwoju, co czyni je bardziej podatnymi na infekcje. Dzieci często bawią się w grupach, dzielą zabawkami i mają mniej rozwiniętą świadomość higieny, co sprzyja transmisji wirusa.
Kurzajki u dzieci często pojawiają się w miejscach, gdzie skóra jest narażona na uszkodzenia podczas zabawy, czyli na kolanach, łokciach, dłoniach i stopach. Zmiany te mogą być liczniejsze i szybciej się rozprzestrzeniać, jeśli układ odpornościowy dziecka nie jest w stanie skutecznie zwalczyć wirusa. Warto pamiętać, że u wielu dzieci układ odpornościowy z czasem samodzielnie radzi sobie z wirusem, prowadząc do samoistnego zaniku kurzajek w ciągu kilku miesięcy lub lat.
U dorosłych, mimo że układ odpornościowy jest w pełni rozwinięty, zakażenie wirusem HPV nadal stanowi problem. Dorośli mogą być nosicielami wirusa przez długi czas, nie wykazując żadnych objawów. Zwykle kurzajki pojawiają się u nich w okresach osłabienia odporności, na przykład po przebytej chorobie, w wyniku przewlekłego stresu, lub w starszym wieku, gdy naturalne mechanizmy obronne organizmu słabną. U dorosłych, podobnie jak u dzieci, kurzajki mogą pojawiać się w różnych miejscach, ale częściej dotyczą dłoni, stóp oraz okolic intymnych.
Istotną różnicą jest również podejście do leczenia. U dzieci często stosuje się metody zachowawcze i obserwację, ponieważ istnieje duża szansa na samoistne wyleczenie. U dorosłych, zwłaszcza gdy kurzajki są bolesne, rozległe lub zlokalizowane w miejscach widocznych, częściej stosuje się aktywne metody leczenia. Ważne jest, aby pamiętać, że niezależnie od wieku, każda podejrzana zmiana skórna powinna być skonsultowana z lekarzem dermatologiem, który postawi prawidłową diagnozę i zaleci odpowiednie postępowanie.
Profilaktyka i unikanie zakażeń wirusem HPV
Najskuteczniejszą metodą walki z kurzajkami jest przede wszystkim zapobieganie zakażeniu wirusem HPV. Kluczowe w tym procesie jest przestrzeganie podstawowych zasad higieny osobistej. Regularne mycie rąk, szczególnie po powrocie do domu, po skorzystaniu z toalety publicznej czy przed posiłkami, znacząco redukuje ryzyko przeniesienia wirusa. Ważne jest również dbanie o stan skóry – unikanie zadrapań i skaleczeń oraz szybkie opatrywanie wszelkich ran.
W miejscach publicznych, szczególnie tam, gdzie panuje wysoka wilgotność, takich jak baseny, sauny czy siłownie, należy pamiętać o stosowaniu obuwia ochronnego. Klapki pod prysznicem czy na hali basenowej stanowią skuteczną barierę ochronną dla stóp, które są szczególnie narażone na zakażenie wirusem HPV powodującym kurzajki podeszwowe. Po skorzystaniu z takich miejsc warto dokładnie osuszyć skórę, aby nie stworzyć sprzyjającego środowiska dla rozwoju wirusa.
Unikanie bezpośredniego kontaktu z osobami posiadającymi widoczne kurzajki jest również ważnym elementem profilaktyki. Nie należy dzielić się ręcznikami, ubraniami czy obuwiem z osobami zakażonymi. W przypadku dzieci, należy je edukować na temat higieny i zwracać uwagę na ich nawyki, takie jak obgryzanie paznokci czy skórek, które mogą prowadzić do zakażenia.
Warto również pamiętać o wspieraniu układu odpornościowego. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, odpowiednia ilość snu, regularna aktywność fizyczna i unikanie przewlekłego stresu to czynniki, które pomagają organizmowi skuteczniej walczyć z infekcjami, w tym z wirusem HPV. W okresach zwiększonego ryzyka, na przykład jesienią i zimą, można rozważyć suplementację witaminy D i C, które wspierają funkcjonowanie układu odpornościowego.
Kiedy należy zgłosić się do lekarza w sprawie kurzajek
Choć wiele kurzajek można skutecznie leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których konieczna jest konsultacja lekarska. Przede wszystkim, jeśli masz wątpliwości co do diagnozy i nie jesteś pewien, czy zmiana skórna to faktycznie kurzajka, powinieneś udać się do lekarza dermatologa. Niektóre inne schorzenia skóry, takie jak znamiona barwnikowe, odciski czy nawet niektóre nowotwory, mogą dawać podobne objawy i wymagają odmiennego podejścia terapeutycznego.
Szczególną ostrożność należy zachować w przypadku pojawienia się kurzajek na twarzy, w okolicach narządów płciowych lub w miejscach, które są często narażone na ucisk i podrażnienia. Zmiany te mogą być bardziej bolesne, trudniejsze do samodzielnego leczenia i mogą wymagać specjalistycznych metod terapeutycznych. Brodawki płciowe są szczególnie ważne, ponieważ niektóre typy wirusa HPV, które je powodują, są związane z podwyższonym ryzykiem rozwoju nowotworów.
Jeśli kurzajka jest bardzo bolesna, szybko rośnie, zmienia kolor, krwawi lub towarzyszy jej stan zapalny, należy niezwłocznie skonsultować się z lekarzem. Również w przypadku, gdy domowe metody leczenia nie przynoszą rezultatów po kilku tygodniach stosowania, lub gdy kurzajki nawracają pomimo podjętego leczenia, warto zasięgnąć porady specjalisty. Lekarz będzie w stanie zaproponować bardziej zaawansowane metody leczenia, takie jak krioterapię, elektrokoagulację, laserowe usuwanie zmian skórnych czy zastosowanie silniejszych preparatów.
Osoby z osłabionym układem odpornościowym, na przykład po przeszczepach narządów, osoby cierpiące na choroby autoimmunologiczne lub przyjmujące leki immunosupresyjne, powinny szczególnie uważać na wszelkie zmiany skórne i zgłaszać je lekarzowi. W ich przypadku wirus HPV może stanowić większe zagrożenie, a leczenie kurzajek wymagać szczególnej ostrożności i indywidualnego podejścia.
„`