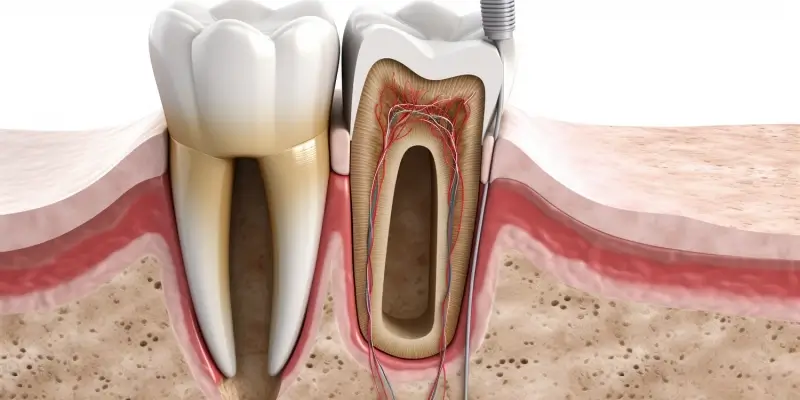
Leczenie kanałowe, znane również jako endodoncja, jest procedurą ratującą ząb, która pozwala uniknąć jego ekstrakcji. Polega na usunięciu zainfekowanej lub martwej miazgi z wnętrza zęba, dezynfekcji kanałów korzeniowych i ich szczelnym wypełnieniu. Choć nowoczesna stomatologia oferuje coraz skuteczniejsze metody leczenia, istnieją sytuacje, w których nawet najlepszy specjalista stwierdzi, że leczenie kanałowe nie przyniesie już oczekiwanych rezultatów. Kluczowe jest zrozumienie, jakie czynniki decydują o tym, że dalsze próby ratowania zęba są nieopłacalne lub wręcz niemożliwe.
Decyzja o tym, kiedy jest za późno na leczenie kanałowe, jest złożona i opiera się na wielu przesłankach diagnostycznych. Nie chodzi tu jedynie o stopień uszkodzenia samego zęba, ale również o jego otoczenie, ogólny stan zdrowia pacjenta oraz prognozy dotyczące długoterminowego sukcesu terapii. Zrozumienie tych elementów pozwala na podjęcie świadomej decyzji o dalszym postępowaniu, które zawsze powinno mieć na celu dobro pacjenta i zachowanie jego zdrowia jamy ustnej na jak najdłużej.
Warto podkreślić, że nawet jeśli leczenie kanałowe nie jest możliwe, współczesna stomatologia oferuje wiele alternatywnych rozwiązań, takich jak implanty zębów czy mosty protetyczne. Celem jest przywrócenie pełnej funkcji żucia i estetyki uśmiechu, minimalizując jednocześnie dyskomfort i potencjalne powikłania. Właściwa diagnostyka i konsultacja ze specjalistą to pierwszy i najważniejszy krok w kierunku odzyskania zdrowia i pewności siebie.
Czynniki decydujące ostatecznie o braku możliwości leczenia kanałowego
Istnieje szereg czynników, które mogą sprawić, że leczenie kanałowe staje się procedurą niemożliwą do przeprowadzenia lub obarczoną zbyt wysokim ryzykiem niepowodzenia. Jednym z najważniejszych aspektów jest stan kości otaczającej wierzchołek korzenia zęba. Zaawansowane zmiany zapalne, prowadzące do znacznej destrukcji tkanki kostnej, mogą uniemożliwić skuteczne leczenie endodontyczne. W takich przypadkach dochodzi do utraty punktu podparcia dla zęba, co czyni go niestabilnym i podatnym na dalsze uszkodzenia.
Kolejnym istotnym elementem jest stan samego korzenia zęba. Pęknięcia korzenia, szczególnie te przebiegające pionowo lub w kierunku poziomym, stanowią bezwzględne przeciwwskazanie do leczenia kanałowego. Nawet jeśli uda się oczyścić i wypełnić kanały, pęknięcie stwarza drogę dla bakterii do tkanki kostnej, prowadząc do nieustających stanów zapalnych i bólu. W przypadku pęknięcia korzenia, ekstrakcja zęba jest zazwyczaj jedynym rozwiązaniem.
Nie można również zapominać o skomplikowanej anatomii systemu korzeniowego. Obecność dodatkowych, bardzo wąskich lub zakrzywionych kanałów, których nie da się skutecznie oczyścić i wypełnić, może sprawić, że leczenie kanałowe będzie nieskuteczne. W takich sytuacjach ryzyko pozostawienia drobnoustrojów w niedostępnych miejscach jest bardzo wysokie, co prowadzi do niepowodzenia terapii i konieczności powtórzenia zabiegu lub ekstrakcji zęba.
- Zaawansowane zmiany zapalne w kości otaczającej korzeń zęba.
- Pęknięcia korzenia zęba, zarówno pionowe, jak i poziome.
- Niedostępne lub nadmiernie zakrzywione kanały korzeniowe, uniemożliwiające skuteczne oczyszczenie.
- Znaczne ubytki tkanek twardych zęba, które uniemożliwiają jego odbudowę po leczeniu endodontycznym.
- Choroby przyzębia na zaawansowanym etapie, które osłabiają wsparcie kostne dla zęba.
- Obecność ropni okołowierzchołkowych, które nie reagują na leczenie lub są nawracające.
Kiedy odkładanie wizyty u dentysty przekreśla szansę na ratunek
Zaniedbanie wczesnych objawów stanu zapalnego miazgi zęba jest jednym z najczęstszych powodów, dla których pacjenci trafiają do gabinetu stomatologicznego w momencie, gdy leczenie kanałowe jest już niemożliwe. Początkowe symptomy, takie jak krótkotrwałe, samoistne bóle zęba, nadwrażliwość na zimno lub ciepło, często są bagatelizowane. Użytkownicy myślą, że problem sam minie lub decydują się na doraźne leczenie przeciwbólowe, zamiast skonsultować się ze specjalistą.
W miarę postępu procesu chorobowego, miazga zęba ulega martwicy, a infekcja przenosi się do tkanki kostnej otaczającej korzeń. W tym stadium pojawiają się silne, pulsujące bóle, które mogą nasilać się w nocy. Ząb może stać się nadwrażliwy na dotyk, a obrzęk dziąsła w jego okolicy jest często widoczny. Niestety, w tym momencie martwa miazga i rozległy stan zapalny w kości mogą już być na tyle zaawansowane, że leczenie kanałowe nie przyniesie już oczekiwanych rezultatów.
Długotrwałe zwlekanie z wizytą u dentysty może prowadzić do powstania torbieli lub przetok ropnych. Przetoka, widoczna jako mały guzek na dziąśle, z którego okresowo wydobywa się ropa, jest sygnałem świadczącym o przedostaniu się infekcji do jamy ustnej. Obecność takich zmian często oznacza, że proces niszczenia kości jest już bardzo zaawansowany, co może uniemożliwić ratowanie zęba.
Nawet jeśli ból ustąpi samoistnie, nie oznacza to wyleczenia. Martwa miazga i rozwijająca się infekcja wciąż stanowią zagrożenie dla otaczających tkanek. Brak bólu może być wynikiem całkowitego obumarcia nerwu, co jednak nie cofa procesu zapalnego w kości. Dlatego tak ważne jest, aby nie lekceważyć żadnych niepokojących sygnałów ze strony jamy ustnej i zgłosić się do stomatologa przy pierwszych objawach.
Znaczenie stanu ogólnego zdrowia dla powodzenia procedury endodontycznej
Stan ogólny zdrowia pacjenta odgrywa niebagatelną rolę w podejmowaniu decyzji o możliwości przeprowadzenia leczenia kanałowego oraz w jego późniejszym powodzeniu. Osoby cierpiące na przewlekłe choroby ogólnoustrojowe, takie jak niekontrolowana cukrzyca, choroby autoimmunologiczne, czy przyjmowanie leków immunosupresyjnych, mogą mieć obniżoną zdolność do regeneracji tkanek i walki z infekcjami. To z kolei może negatywnie wpływać na proces gojenia po zabiegu endodontycznym.
W przypadku pacjentów z obniżoną odpornością, ryzyko rozwoju wtórnych infekcji bakteryjnych po leczeniu kanałowym jest wyższe. Nawet jeśli sama procedura zostanie przeprowadzona prawidłowo, organizm może mieć trudności z efektywnym zwalczaniem bakterii, które mogły pozostać w niedostatecznie oczyszczonych kanałach lub które dostaną się do nich po zabiegu. W takich sytuacjach stomatolog może zalecić dodatkowe środki ostrożności lub rozważyć alternatywne metody leczenia.
Niektóre choroby ogólnoustrojowe mogą również wpływać na stan tkanki kostnej. Na przykład, osteoporoza może osłabiać kość szczęki, czyniąc ją bardziej podatną na infekcje i utrudniając stabilizację zęba, nawet po skutecznym leczeniu kanałowym. W takich przypadkach konieczna jest ścisła współpraca między stomatologiem a lekarzem prowadzącym pacjenta, aby zapewnić optymalne warunki dla przeprowadzenia i zakończenia leczenia.
Decyzja o tym, kiedy jest za późno na leczenie kanałowe, uwzględnia również potencjalne ryzyko powikłań związane ze stanem zdrowia pacjenta. Jeśli istnieje wysokie prawdopodobieństwo, że proces gojenia będzie powolny i powikłany, a ryzyko niepowodzenia leczenia przewyższa potencjalne korzyści, stomatolog może zasugerować inne rozwiązanie, które będzie bezpieczniejsze i bardziej przewidywalne w dłuższej perspektywie.
Ocena radiologiczna kluczem do rozpoznania beznadziejnych przypadków
Diagnostyka obrazowa, a w szczególności zdjęcia rentgenowskie (RTG), odgrywa fundamentalną rolę w ocenie, czy dany przypadek kwalifikuje się do leczenia kanałowego, czy też jest już za późno na próbę ratowania zęba. Zdjęcia radiologiczne pozwalają lekarzowi dentyście na dokładne zobrazowanie struktury korzenia zęba, tkanki kostnej wokół niego oraz obecności ewentualnych zmian patologicznych, takich jak torbiele czy ropnie.
Zaawansowane zmiany zapalne w kości, widoczne jako obszary o obniżonej gęstości kostnej wokół wierzchołka korzenia, są jednym z głównych sygnałów świadczących o tym, że leczenie kanałowe może być nieefektywne. Jeśli ubytek kostny jest rozległy i obejmuje znaczną część wyrostka zębodołowego, może to oznaczać, że kość jest na tyle zniszczona, że nie będzie w stanie prawidłowo zregenerować się po leczeniu. Taka sytuacja często prowadzi do rozchwiania zęba i jego ostatecznej utraty.
Zdjęcia RTG są również nieocenione w wykrywaniu pęknięć korzenia. Chociaż nie wszystkie pęknięcia są widoczne na standardowym zdjęciu, zaawansowane zmiany zapalne, które są ich konsekwencją, często sugerują obecność takiego problemu. W przypadkach wątpliwych, lekarz może zlecić dodatkowe badania, takie jak tomografia komputerowa (CBCT), która zapewnia trójwymiarowy obraz zęba i otaczających go tkanek, umożliwiając precyzyjną diagnozę.
Kolejnym ważnym aspektem widocznym na zdjęciach RTG jest stan wypełnienia kanałów korzeniowych w przypadku powtórnego leczenia kanałowego. Jeśli poprzednie leczenie było wykonane niedostatecznie, widoczne są pozostałości materiału w kanałach lub niedopełnione obszary, które mogą być źródłem przewlekłej infekcji. W takich sytuacjach ocena postępu zmian zapalnych na zdjęciu rentgenowskim jest kluczowa dla podjęcia decyzji o dalszym postępowaniu.
Kiedy leczenie kanałowe jest nieopłacalne z finansowego punktu widzenia
Oprócz czynników medycznych, istnieją również aspekty ekonomiczne, które mogą wpływać na decyzję o tym, kiedy jest za późno na leczenie kanałowe. Choć zdrowie jest najważniejsze, czasem koszty związane z leczeniem, zwłaszcza jeśli jest ono powikłane lub wymaga wielokrotnych wizyt, mogą przewyższać potencjalne korzyści. Szczególnie w przypadku zębów o złej prognozie, które i tak mogą wymagać dalszych inwestycji w przyszłości, pacjent wraz z lekarzem może podjąć decyzję o rezygnacji z procedury.
Leczenie kanałowe często jest jedynie pierwszym etapem kompleksowego planu leczenia. Po jego zakończeniu, ząb zazwyczaj wymaga wzmocnienia poprzez odbudowę protetyczną, na przykład za pomocą korony protetycznej. Koszt samego leczenia kanałowego, a następnie wykonania korony, może być znaczący. Jeśli prognozy dotyczące długoterminowego sukcesu leczenia kanałowego są wątpliwe, a ząb jest w złym stanie, ponoszenie takich wydatków może okazać się nieopłacalne.
Warto również wziąć pod uwagę sytuację, gdy ząb jest mocno zniszczony próchnicą lub urazem, a jego odbudowa jest technicznie trudna lub niemożliwa. W takich przypadkach, nawet jeśli uda się przeprowadzić skuteczne leczenie kanałowe, ząb może być narażony na złamanie lub dalsze uszkodzenia, co w krótkim czasie doprowadzi do konieczności jego usunięcia. Inwestowanie w takie leczenie może być nieuzasadnione z ekonomicznego punktu widzenia.
Ostateczna decyzja o tym, czy leczenie kanałowe jest opłacalne, powinna być zawsze podejmowana w porozumieniu z lekarzem dentystą. Lekarz, analizując wszystkie dostępne informacje – stan zęba, jego otoczenie, ogólny stan zdrowia pacjenta, a także prognozy dotyczące trwałości leczenia – może pomóc pacjentowi podjąć racjonalną decyzję, która uwzględnia zarówno aspekty zdrowotne, jak i finansowe.
Alternatywne rozwiązania, gdy leczenie kanałowe nie jest już opcją
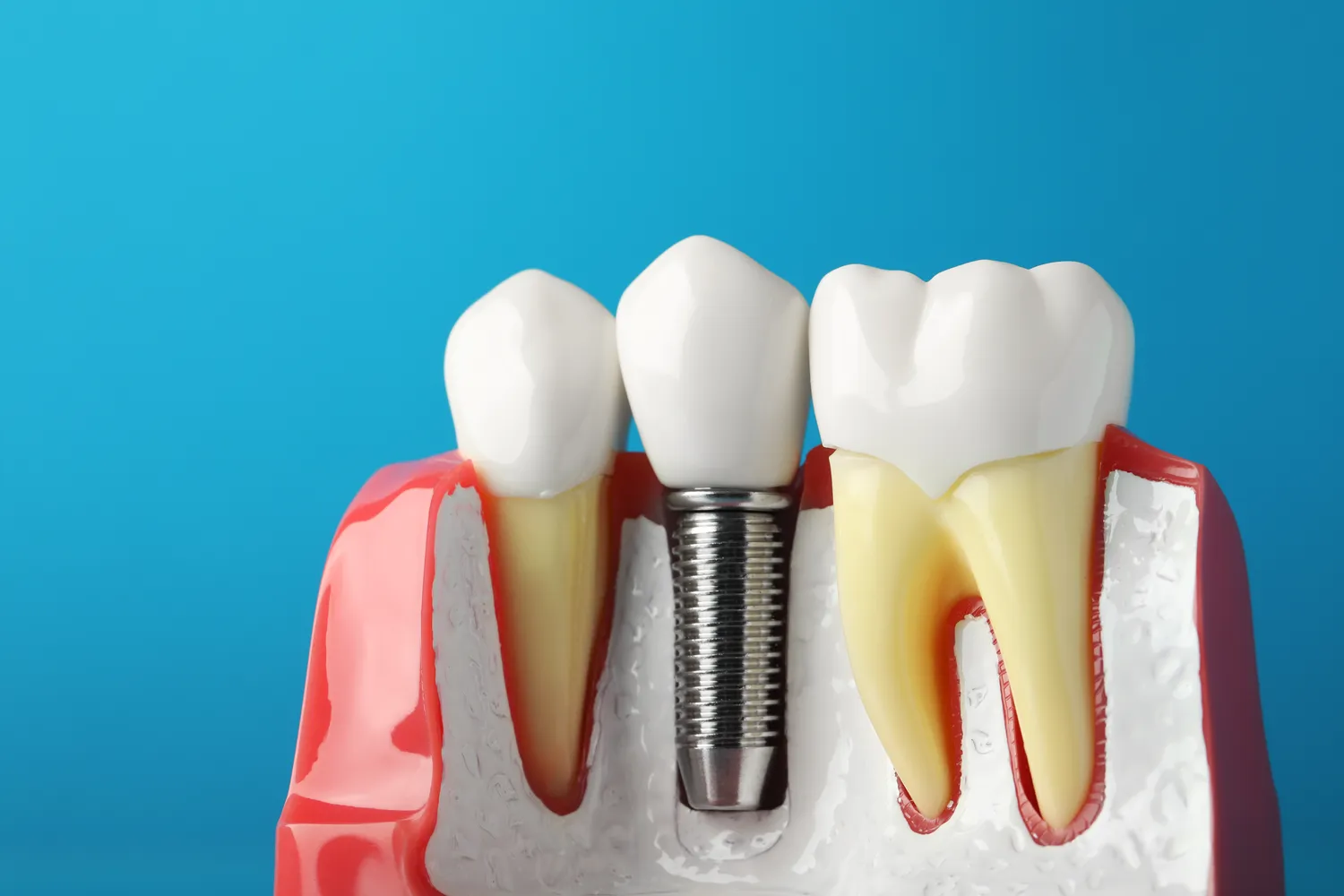
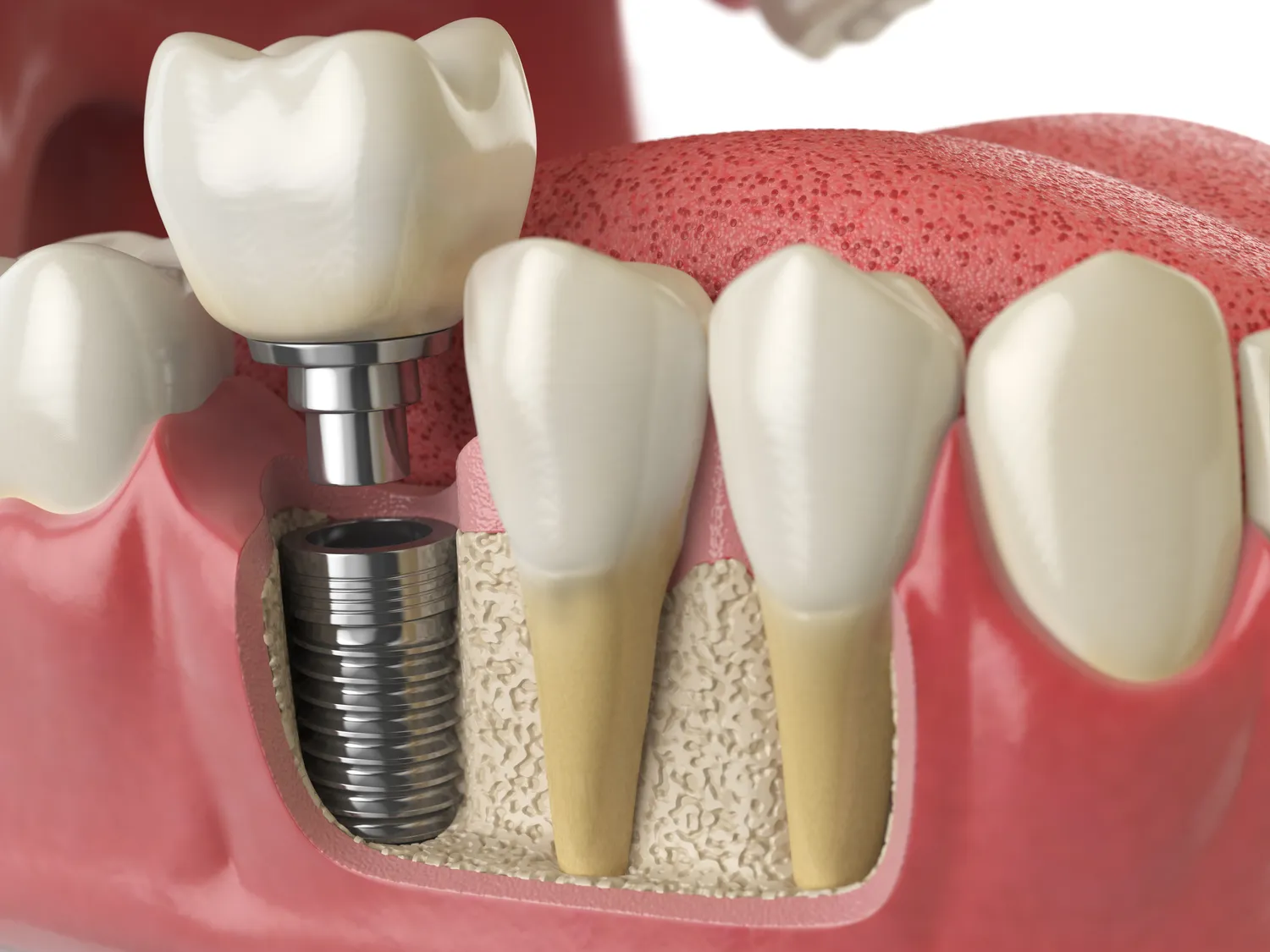
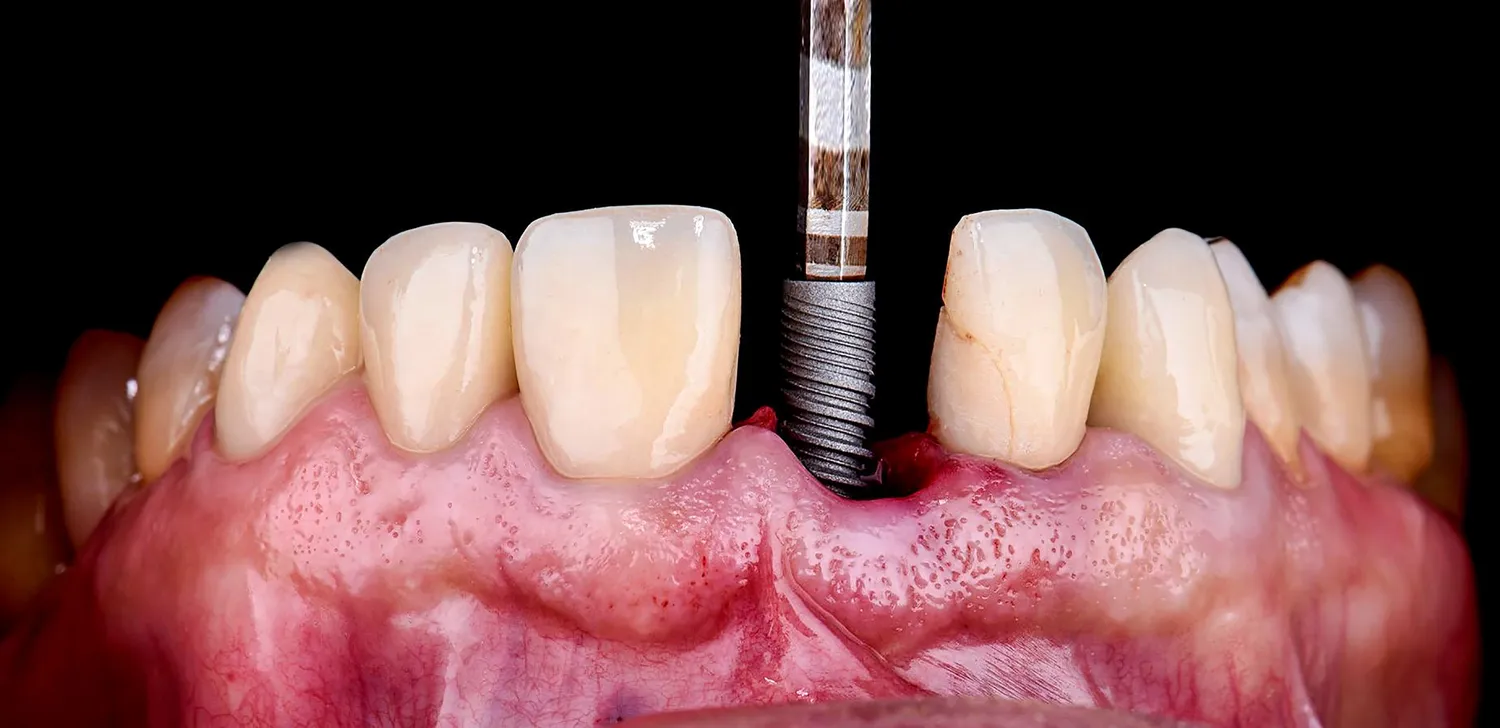
W sytuacjach, gdy lekarz stomatolog stwierdzi, że leczenie kanałowe nie jest już możliwe lub nie rokuje powodzenia, istnieje szereg alternatywnych metod leczenia, które pozwalają na odzyskanie pełnej funkcji zgryzu i estetyki uśmiechu. Jedną z najnowocześniejszych i najskuteczniejszych opcji jest implantacja zębów. Implant zębowy to niewielki, tytanowy wszczep, który zastępuje korzeń utraconego zęba i stanowi solidne podparcie dla korony protetycznej.
Implanty zębowe są rozwiązaniem trwały i estetycznym, które doskonale imituje naturalny ząb. Proces implantacji jest zabiegiem chirurgicznym, który wymaga odpowiedniego przygotowania i czasu na integrację implantu z kością. Po zagojeniu, na implancie umieszcza się koronę, która jest indywidualnie dopasowana do pozostałych zębów pacjenta. Jest to metoda, która pozwala na zachowanie ciągłości łuku zębowego i zapobiega zanikowi kości.
Inną popularną metodą uzupełniania braków w uzębieniu są mosty protetyczne. Most składa się z kilku połączonych koron, które są cementowane na naturalnych zębach pacjenta, tzw. filarach, znajdujących się po obu stronach luki. Zęby filarowe muszą zostać oszlifowane, aby można było na nich osadzić most. Rozwiązanie to jest mniej inwazyjne niż implantacja, jednak wymaga przygotowania zdrowych zębów.
W przypadku utraty pojedynczych zębów, gdy braki są niewielkie, można również rozważyć zastosowanie protez częściowych, które są wyjmowane z jamy ustnej. Protezy te mogą być wykonane z różnych materiałów, a ich konstrukcja jest dobierana indywidualnie do potrzeb pacjenta. Choć są one rozwiązaniem mniej komfortowym niż implanty czy mosty, mogą stanowić skuteczną opcję w niektórych przypadkach.
Wybór odpowiedniej metody zależy od wielu czynników, takich jak liczba brakujących zębów, stan kości, ogólny stan zdrowia pacjenta oraz jego oczekiwania. Ważna jest szczegółowa konsultacja z lekarzem stomatologiem, który po przeprowadzeniu dokładnej diagnostyki przedstawi wszystkie dostępne możliwości i pomoże podjąć najlepszą decyzję.
„`