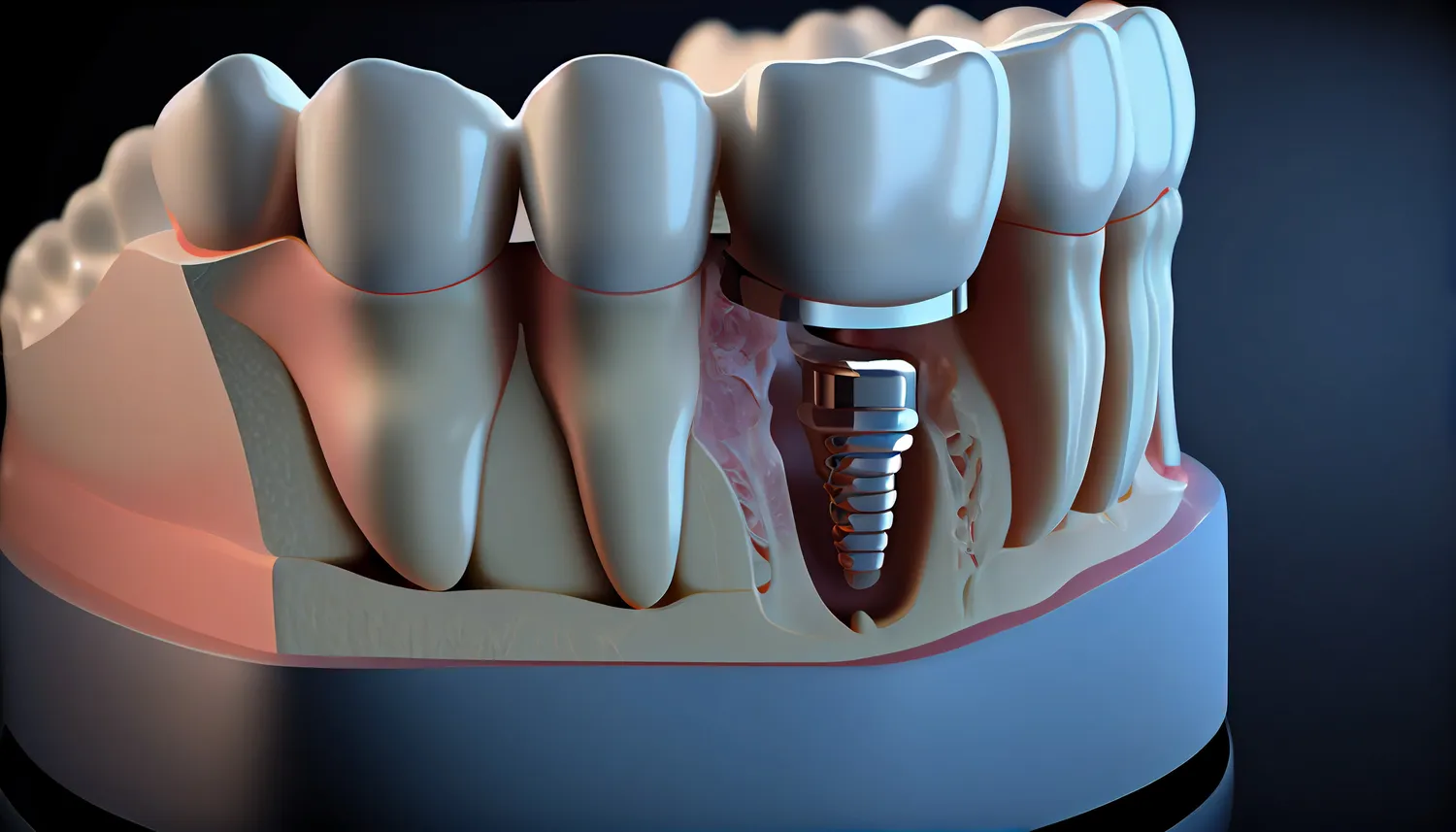
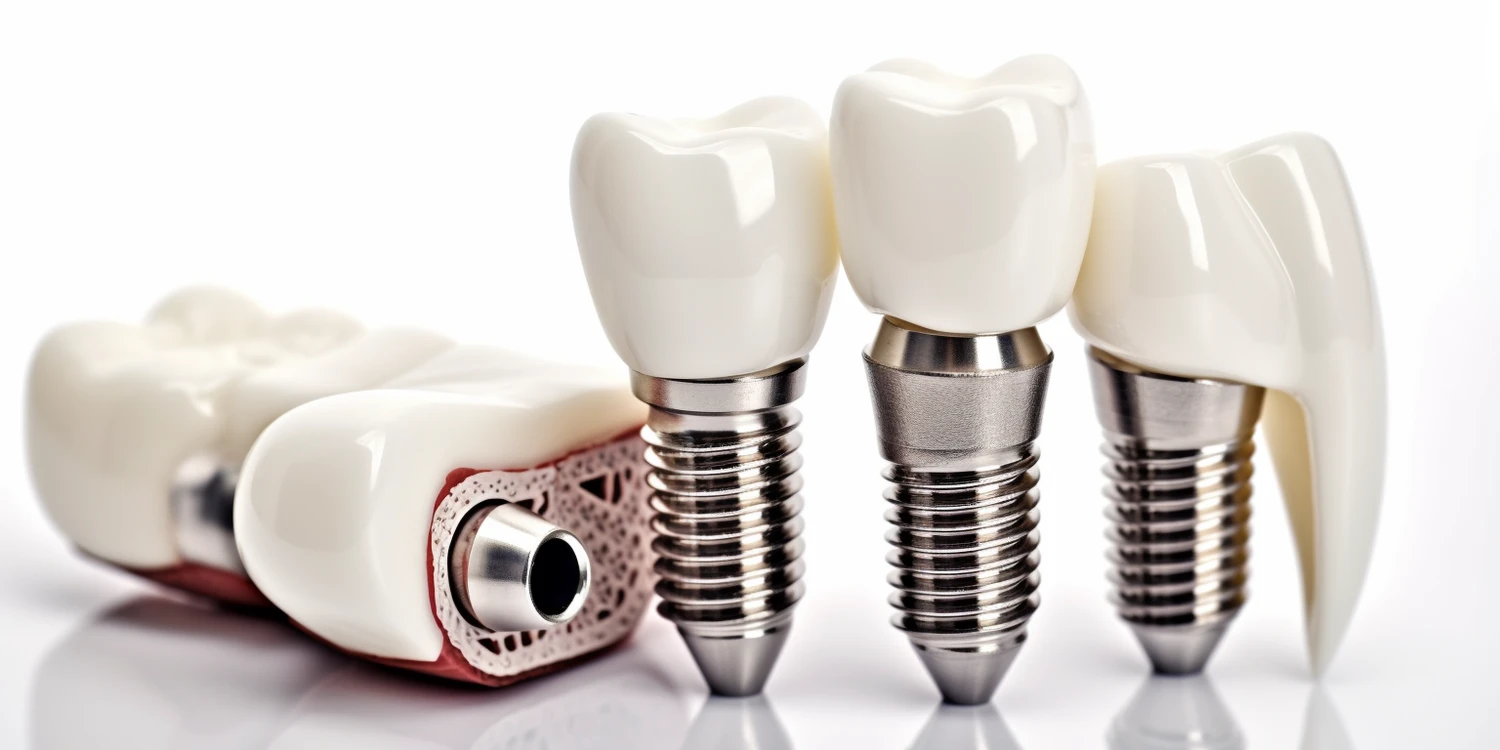
Implanty zębów stanowią rewolucyjne rozwiązanie w dziedzinie stomatologii rekonstrukcyjnej, oferując trwałe i estetyczne uzupełnienie braków w uzębieniu. Pozwalają odzyskać pełnię funkcji żucia, poprawić estetykę uśmiechu oraz zapobiec dalszym negatywnym konsekwencjom utraty zębów, takim jak zanik kości czy przemieszczanie się pozostałych zębów. Jednakże, mimo licznych zalet, istnieją sytuacje, w których wszczepienie implantów zębowych może być niewskazane lub wymagać szczególnej ostrożności. Zrozumienie potencjalnych przeciwwskazań jest kluczowe dla bezpieczeństwa pacjenta i zapewnienia sukcesu leczenia implantologicznego.
Decyzja o poddaniu się zabiegowi implantacji powinna być poprzedzona szczegółową konsultacją z lekarzem stomatologiem, który przeprowadzi dokładny wywiad medyczny i stomatologiczny, a także zleci odpowiednie badania diagnostyczne. To właśnie podczas tej wstępnej oceny identyfikowane są wszelkie czynniki, które mogą stanowić przeszkodę dla przeprowadzenia zabiegu. Warto pamiętać, że wiele z tych przeciwwskazań jest względnych, co oznacza, że po odpowiednim przygotowaniu lub opanowaniu problemu, implantacja może stać się możliwa w przyszłości. Dlatego kluczowa jest otwarta komunikacja z lekarzem i szczere przedstawienie wszystkich informacji dotyczących stanu zdrowia.
Celem niniejszego artykułu jest kompleksowe przedstawienie zagadnienia implantów zębowych i istniejących przeciwwskazań. Omówimy zarówno przeciwwskazania bezwzględne, które definitywnie uniemożliwiają zabieg, jak i te względne, które można pokonać przy odpowiednim podejściu terapeutycznym. Zrozumienie tych czynników pozwoli potencjalnym pacjentom na świadome podjęcie decyzji o leczeniu i przygotowanie się do niego w sposób optymalny, minimalizując ryzyko powikłań i maksymalizując szansę na długoterminowy sukces.
Kiedy z implantami zębów należy uważać i jakie są przeciwwskazania
Przeciwwskazania do wszczepienia implantów zębowych można podzielić na kilka głównych kategorii, uwzględniając stan ogólny pacjenta, kondycję jego jamy ustnej oraz czynniki psychologiczne. Bezwzględne przeciwwskazania to te, które całkowicie wykluczają możliwość przeprowadzenia zabiegu, podczas gdy przeciwwskazania względne wymagają jedynie odpowiedniego przygotowania lub leczenia przed wszczepieniem implantu. Należą do nich między innymi niektóre choroby przewlekłe, nieuregulowany stan psychiczny, czy też brak odpowiedniej higieny jamy ustnej. Lekarz stomatolog, analizując historię medyczną pacjenta, jego aktualny stan zdrowia oraz wyniki badań, podejmuje ostateczną decyzję o kwalifikacji do leczenia implantologicznego.
Szczególną uwagę należy zwrócić na choroby ogólnoustrojowe, które mogą wpływać na proces gojenia się tkanki kostnej i powodować zwiększone ryzyko powikłań. Nieleczona cukrzyca, choroby serca, zaburzenia krzepnięcia krwi, czy też przyjmowanie niektórych leków immunosupresyjnych mogą stanowić poważne przeszkody. W przypadku chorób nowotworowych, zwłaszcza tych leczonych chemioterapią lub radioterapią w obrębie głowy i szyi, implantacja jest zazwyczaj odroczona do czasu uzyskania pełnej remisji i stabilizacji stanu zdrowia pacjenta. Zawsze kluczowa jest konsultacja z lekarzem prowadzącym pacjenta w przypadku chorób przewlekłych.
Stan zdrowia jamy ustnej jest równie istotny. Aktywne stany zapalne w obrębie przyzębia (paradontoza), nieleczone ubytki próchnicowe, czy też infekcje bakteryjne mogą znacząco obniżyć szansę na powodzenie zabiegu. Niewystarczająca ilość tkanki kostnej w miejscu planowanego wszczepienia implantu, choć często można ją uzupełnić poprzez procedury sterowanej regeneracji kości, może w skrajnych przypadkach stanowić przeciwwskazanie, jeśli ryzyko niepowodzenia jest zbyt wysokie. Zła higiena jamy ustnej, będąca podstawą dla rozwoju infekcji, jest absolutnym warunkiem wykluczającym możliwość wszczepienia implantów.
Niektóre choroby i przyjmowane leki jako przeciwwskazania dla implantów zębów
Istnieje szereg schorzeń ogólnoustrojowych, które mogą wpływać na proces gojenia się kości i powodować zwiększone ryzyko powikłań po zabiegu wszczepienia implantu zębowego. Należą do nich przede wszystkim nieuregulowana cukrzyca, która spowalnia proces regeneracji tkanek i zwiększa podatność na infekcje. Pacjenci zmagający się z tą chorobą muszą mieć zapewniony stabilny poziom glukozy we krwi, co wymaga ścisłej współpracy z endokrynologiem. Choroby sercowo-naczyniowe, takie jak nadciśnienie tętnicze czy arytmia, również wymagają szczególnej uwagi, zwłaszcza jeśli pacjent przyjmuje leki przeciwzakrzepowe, które mogą zwiększać ryzyko krwawienia.
Pacjenci poddawani leczeniu onkologicznemu, w tym chemioterapii lub radioterapii w obrębie głowy i szyi, często doświadczają osłabienia układu odpornościowego i zmian w tkance kostnej. W takich przypadkach implantacja jest zazwyczaj odraczana do czasu uzyskania pełnej remisji choroby i stabilizacji stanu zdrowia, co może potrwać nawet kilka lat. Choroby autoimmunologiczne, takie jak reumatoidalne zapalenie stawów czy toczeń, mogą wpływać na procesy zapalne i gojenie, wymagając indywidualnej oceny ryzyka i potencjalnych korzyści. Również pacjenci z zaburzeniami psychicznymi, zwłaszcza z depresją lub zaburzeniami lękowymi, mogą stanowić grupę ryzyka, jeśli ich stan psychiczny uniemożliwia prawidłową współpracę z lekarzem lub dbanie o higienę jamy ustnej po zabiegu.
Przyjmowanie niektórych grup leków może również stanowić przeciwwskazanie. Leki immunosupresyjne, stosowane na przykład po przeszczepach narządów, mogą osłabiać zdolność organizmu do regeneracji i zwiększać ryzyko infekcji. Leki bifosfoniany, stosowane w leczeniu osteoporozy, zwłaszcza w formie dożylnej, mogą w rzadkich przypadkach prowadzić do martwicy kości szczęki lub żuchwy po zabiegach chirurgicznych w obrębie jamy ustnej, w tym po wszczepieniu implantów. Dlatego kluczowe jest poinformowanie stomatologa o wszystkich przyjmowanych lekach, nawet tych dostępnych bez recepty, oraz konsultacja z lekarzem prowadzącym w celu oceny potencjalnego wpływu leczenia na implantację.
Stan kości i dziąseł jako ważne czynniki wykluczające implanty zębów
Kondycja tkanki kostnej, w której ma zostać osadzony implant zębowy, jest jednym z fundamentalnych czynników decydujących o powodzeniu całego leczenia. Brak wystarczającej ilości oraz jakości kości może uniemożliwić stabilne osadzenie implantu i jego integrację z tkanką kostną. Zanik kości może być wynikiem długotrwałego braku zęba, choroby przyzębia, urazów mechanicznych, lub chorób ogólnoustrojowych. W przypadkach, gdy objętość kości jest niewystarczająca, lekarz może zaproponować procedury augmentacji kostnej, takie jak podniesienie dna zatoki szczękowej (sinus lift) czy sterowana regeneracja kości z użyciem materiałów kościozastępczych lub własnej kości pacjenta. Jednakże, jeśli ubytek kostny jest zbyt rozległy lub obecne są inne czynniki ryzyka, takie zabiegi mogą nie przynieść oczekiwanych rezultatów, a implantacja może okazać się niemożliwa.
Zdrowie dziąseł i przyzębia jest równie kluczowe. Aktywne stany zapalne, takie jak zapalenie dziąseł (gingivitis) czy paradontoza (periodontitis), stanowią poważne przeciwwskazanie do implantacji. Infekcje bakteryjne w obrębie przyzębia mogą rozprzestrzenić się na implant, prowadząc do jego utraty (periimplantitis). Dlatego przed przystąpieniem do leczenia implantologicznego, konieczne jest całkowite wyleczenie wszelkich stanów zapalnych w obrębie jamy ustnej, przeprowadzenie profesjonalnego czyszczenia zębów, a także wdrożenie przez pacjenta rygorystycznej higieny. Niewłaściwa higena jamy ustnej, nawet po udanym zabiegu, jest jedną z głównych przyczyn niepowodzeń leczenia implantologicznego w dłuższej perspektywie.
Ważne jest również uwzględnienie takich czynników jak bruksizm, czyli mimowolne zaciskanie zębów i zgrzytanie nimi, zwłaszcza w nocy. Siły działające na implanty w wyniku bruksizmu mogą być znacznie większe niż w przypadku naturalnych zębów, co zwiększa ryzyko ich uszkodzenia lub utraty. W takich przypadkach, przed wszczepieniem implantów, konieczne jest zastosowanie terapii mającej na celu kontrolę bruksizmu, na przykład przy użyciu specjalnej szyny relaksacyjnej na noc. Palenie tytoniu jest kolejnym istotnym czynnikiem ryzyka, ponieważ znacząco pogarsza ukrwienie tkanek, spowalnia gojenie i zwiększa podatność na infekcje, co negatywnie wpływa na integrację implantu z kością.
Implanty zębów a higiena i stan psychiczny pacjenta są kluczowe
Odpowiednia higiena jamy ustnej stanowi fundament sukcesu zarówno w przypadku naturalnego uzębienia, jak i leczeniu implantologicznym. Pacjenci, którzy nie są w stanie lub nie chcą utrzymywać wysokiego poziomu higieny w obrębie jamy ustnej, stanowią grupę podwyższonego ryzyka niepowodzenia zabiegu. Brak regularnego i dokładnego szczotkowania zębów oraz stosowania nici dentystycznych lub irygatora może prowadzić do gromadzenia się płytki bakteryjnej wokół implantów, co z kolei sprzyja rozwojowi stanów zapalnych dziąseł i tkanki kostnej, a w konsekwencji do utraty implantu. Dlatego lekarz implantolog przeprowadza szczegółową instruktażową sesję higienizacyjną i ocenia gotowość pacjenta do podjęcia wyzwania związanego z utrzymaniem implantów w nienagannej czystości.
Stan psychiczny pacjenta odgrywa niebagatelną rolę w procesie leczenia implantologicznego. Zabieg wszczepienia implantu jest procedurą chirurgiczną, która może wiązać się z pewnym dyskomfortem, a nawet bólem, zwłaszcza w okresie rekonwalescencji. Pacjenci cierpiący na silne lęki, depresję lub inne zaburzenia psychiczne mogą mieć trudności z tolerowaniem tych niedogodności, co może prowadzić do nieprzestrzegania zaleceń lekarskich, zaniedbywania higieny, a nawet rezygnacji z dalszego leczenia. W takich przypadkach, zaleca się konsultację z psychologiem lub psychiatrą przed podjęciem decyzji o implantacji, a w niektórych sytuacjach, może być konieczne odroczenie zabiegu do czasu ustabilizowania stanu psychicznego pacjenta. Wsparcie psychiczne i edukacja pacjenta na temat przebiegu leczenia i oczekiwanych rezultatów są kluczowe dla jego powodzenia.
Dodatkowo, należy wspomnieć o czynnikach behawioralnych. Nawyki takie jak nadmierne spożywanie alkoholu czy używanie narkotyków mogą negatywnie wpływać na proces gojenia i zwiększać ryzyko powikłań. Również pacjenci, którzy mają problemy z nadużywaniem substancji psychoaktywnych, mogą mieć trudności z przestrzeganiem zaleceń lekarskich i utrzymaniem odpowiedniej higieny, co czyni ich kandydatami o podwyższonym ryzyku. W takich sytuacjach, otwarta rozmowa z lekarzem i ewentualne skierowanie na terapię uzależnień mogą być konieczne przed rozważeniem leczenia implantologicznego.
Kiedy decyzja o implantach zębów musi być odroczona lub wykluczona
Istnieją sytuacje, w których wszczepienie implantów zębowych musi być bezwzględnie odroczone lub nawet całkowicie wykluczone. Do absolutnych przeciwwskazań zalicza się przede wszystkim aktywne stany zapalne ostre lub przewlekłe w obrębie jamy ustnej, zwłaszcza nieleczone paradontozy, które stanowią bezpośrednie zagrożenie dla integracji implantu z tkanką kostną. Również niekontrolowane choroby ogólnoustrojowe, takie jak nieuregulowana cukrzyca, czy ciężkie choroby serca, które znacząco zwiększają ryzyko powikłań śród- i pooperacyjnych, dyskwalifikują pacjenta z leczenia implantologicznego w danym momencie. W przypadkach nowotworów złośliwych w obrębie głowy i szyi, szczególnie w trakcie aktywnego leczenia, decyzja o implantacji jest zawsze odroczona.
Przeciwwskazania względne, które można pokonać poprzez odpowiednie przygotowanie pacjenta, obejmują wiele z wymienionych wcześniej problemów. Na przykład, pacjent z zaawansowaną paradontozą, po przeprowadzeniu kompleksowego leczenia periodontologicznego i wdrożeniu ścisłej higieny, może w przyszłości kwalifikować się do leczenia implantologicznego. Podobnie, pacjent z nieuregulowaną cukrzycą, po uzyskaniu stabilizacji poziomu glukozy we krwi we współpracy z endokrynologiem, może otrzymać zielone światło dla implantacji. W przypadkach niedostatecznej ilości tkanki kostnej, procedury regeneracyjne mogą pozwolić na stworzenie odpowiednich warunków do wszczepienia implantu.
Ważne jest, aby pacjent był w pełni świadomy potencjalnych ryzyk i korzyści związanych z leczeniem implantologicznym. Lekarz implantolog ma obowiązek przeprowadzić szczegółową konsultację, podczas której omówione zostaną wszystkie aspekty leczenia, w tym również istniejące przeciwwskazania. Otwarta komunikacja między pacjentem a lekarzem jest kluczowa dla podjęcia świadomej decyzji i zapewnienia bezpieczeństwa pacjenta. W przypadku jakichkolwiek wątpliwości lub pytań, należy zawsze skonsultować się z lekarzem stomatologiem, który ma doświadczenie w leczeniu implantologicznym.