„`html
Jak powstają kurzajki? Poznaj przyczyny, mechanizmy i sposoby zapobiegania
Kurzajki, znane również jako brodawki wirusowe, to powszechna dolegliwość skórna, która dotyka ludzi w każdym wieku. Choć zazwyczaj niegroźne, mogą być źródłem dyskomfortu, bólu, a także stanowić problem estetyczny. Zrozumienie, jak powstają kurzajki, jest kluczowe nie tylko dla skutecznego leczenia, ale przede wszystkim dla profilaktyki i unikania nawrotów. W tym obszernym artykule zgłębimy tajniki powstawania kurzajek, analizując czynniki wirusowe, mechanizmy zakażenia oraz środowiskowe uwarunkowania sprzyjające ich rozwojowi.
Głównym sprawcą powstawania kurzajek jest wirus brodawczaka ludzkiego, czyli HPV (Human Papillomavirus). Istnieje ponad sto typów tego wirusa, z których kilkadziesiąt może infekować skórę człowieka, prowadząc do rozwoju różnych rodzajów brodawek. Wirus HPV jest niezwykle powszechny i potrafi przetrwać w środowisku zewnętrznym, na przykład na powierzchniach wspólnego użytku, takich jak podłogi w publicznych prysznicach, basenach, saunach, czy też na przedmiotach takich jak ręczniki czy obuwie. Kluczowym aspektem jest to, że infekcja wirusem HPV nie zawsze prowadzi do natychmiastowego pojawienia się kurzajki. Okres inkubacji może trwać od kilku tygodni do nawet kilku miesięcy, podczas których wirus namnaża się w komórkach naskórka.
Zakażenie następuje najczęściej poprzez bezpośredni kontakt z osobą zainfekowaną lub przez kontakt z powierzchniami, na których wirus się znajduje. Kluczową rolę odgrywają drobne uszkodzenia skóry, takie jak skaleczenia, otarcia czy pęknięcia naskórka, które stanowią „furtkę” dla wirusa. Kiedy wirus wniknie do komórek skóry, dochodzi do ich nieprawidłowego podziału i nadmiernego wzrostu, co manifestuje się jako widoczna brodawka. Warto podkreślić, że układ odpornościowy każdego człowieka reaguje na wirusa w indywidualny sposób. U osób z silnym systemem immunologicznym, infekcja może zostać zwalczona zanim jeszcze pojawią się jakiekolwiek objawy, lub kurzajka może samoistnie zniknąć po pewnym czasie. U innych, zwłaszcza u osób z osłabioną odpornością, wirus może łatwiej „zadomowić się” i prowadzić do uporczywych zmian.
Czynniki takie jak wilgotne środowisko, noszenie obcisłego obuwia, czy nadmierne pocenie się stóp mogą sprzyjać namnażaniu się wirusa i powstawaniu brodawek, szczególnie w miejscach narażonych na otarcia i wilgoć. Zrozumienie tej podstawowej mechaniki zakażenia pozwala lepiej zrozumieć dalsze aspekty profilaktyki i leczenia.
Mechanizmy przenoszenia się wirusa brodawczaka ludzkiego
Wirus HPV, odpowiedzialny za powstawanie kurzajek, jest wysoce zaraźliwy i przenosi się głównie poprzez bezpośredni kontakt skóra do skóry. Najczęstszym sposobem transmisji jest dotknięcie zainfekowanej skóry, na której znajdują się aktywne brodawki. Wirus może łatwo przedostać się na niezainfekowaną skórę, szczególnie jeśli jest ona uszkodzona. To właśnie drobne ranki, zadrapania, otarcia, a nawet suchość skóry, stanowią idealne wejście dla wirusa do naskórka.
Środowiska o podwyższonej wilgotności i temperaturze, takie jak baseny, siłownie, sauny, czy wspólne prysznice, są miejscami, gdzie ryzyko zakażenia jest znacznie wyższe. Woda i ciepło sprzyjają przetrwaniu wirusa na powierzchniach, a boso chodzenie w takich miejscach zwiększa prawdopodobieństwo kontaktu z zainfekowanym materiałem biologicznym. Przedmioty codziennego użytku, z którymi kontaktuje się wiele osób, również mogą stać się nośnikiem wirusa. Mowa tu o ręcznikach, klapkach, narzędziach do pedicure, a nawet podłogach w miejscach publicznych. Warto zwrócić uwagę na fakt, że nawet dotknięcie powierzchni, na której znajduje się niewielka ilość wirusa, może doprowadzić do infekcji, jeśli skóra jest podatna.
Autoinokulacja, czyli przenoszenie wirusa z jednej części ciała na inną, jest kolejnym istotnym mechanizmem rozprzestrzeniania się kurzajek. Osoba z kurzajką na dłoni, np. drapiąc inną część ciała, może nieświadomie przenieść wirusa, prowadząc do powstania nowych zmian w nowym miejscu. Dzieci, ze względu na swoją naturalną ciekawość i częstszy kontakt fizyczny, są szczególnie narażone na zakażenie, a także na rozprzestrzenianie wirusa między sobą. Dodatkowo, osoby z obniżoną odpornością, na przykład pacjenci po przeszczepach organów, osoby zakażone wirusem HIV, czy też osoby cierpiące na choroby autoimmunologiczne, są bardziej podatne na infekcje HPV i mogą doświadczać cięższych i liczniejszych zmian skórnych.
Rola układu odpornościowego w walce z wirusem HPV
Układ odpornościowy odgrywa fundamentalną rolę w procesie powstawania i utrzymywania się kurzajek. Po wniknięciu wirusa HPV do organizmu, komórki odpornościowe rozpoczynają swoją pracę, starając się zidentyfikować i zwalczyć patogen. Mechanizmy obronne organizmu obejmują zarówno odpowiedź wrodzoną, jak i nabytą. Wrodzona odpowiedź immunologiczna jest pierwszą linią obrony, reagującą szybko na obecność wirusa poprzez uwalnianie cytokin i aktywację komórek zapalnych, które mają na celu ograniczenie infekcji.
Jednakże, wirus HPV jest sprytnym patogenem, który potrafi unikać wykrycia przez układ odpornościowy. Wirus infekuje komórki naskórka, które nie są silnie unaczynione i nie posiadają tak intensywnej obecności komórek odpornościowych, jak tkanki wewnętrzne. Dodatkowo, wirus może hamować niektóre procesy immunologiczne, co utrudnia organizmowi skuteczną eliminację infekcji. W efekcie, zamiast szybkiego zwalczenia wirusa, dochodzi do niekontrolowanego namnażania się zainfekowanych komórek, co prowadzi do powstania widocznej brodawki.
Siła i skuteczność odpowiedzi immunologicznej są kluczowe dla przebiegu infekcji HPV. U osób z dobrze funkcjonującym układem odpornościowym, wirus może zostać skutecznie zwalczony w ciągu kilku miesięcy lub lat, często bez konieczności interwencji medycznej. Brodawki mogą samoistnie zanikać, ponieważ organizm w końcu rozpoznaje wirusa i mobilizuje komórki odpornościowe, takie jak limfocyty T, do jego eliminacji. Z kolei u osób z osłabioną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych, czy wieku (bardzo młody wiek lub podeszły wiek), układ odpornościowy może mieć trudności z poradzeniem sobie z wirusem. Prowadzi to do większej podatności na infekcje, cięższego przebiegu choroby i trudniejszego leczenia kurzajek. Zrozumienie tej zależności jest istotne przy wyborze metod leczenia i ocenie szans na ich powodzenie.
Czynniki środowiskowe i styl życia sprzyjające powstawaniu kurzajek
Środowisko, w którym żyjemy i nasze codzienne nawyki mają znaczący wpływ na ryzyko zakażenia wirusem HPV i rozwoju kurzajek. Jak wspomniano wcześniej, miejsca o podwyższonej wilgotności i temperaturze, takie jak baseny, sauny, czy szatnie, stanowią idealne warunki do przetrwania i namnażania się wirusa. Chodzenie boso w takich miejscach, szczególnie jeśli mamy drobne otarcia czy skaleczenia na stopach, znacząco zwiększa ryzyko infekcji. Wilgotna skóra jest bardziej podatna na uszkodzenia i stanowi łatwiejsze „wejście” dla wirusa.
Noszenie nieoddychającego obuwia, zwłaszcza syntetycznego, które powoduje nadmierne pocenie się stóp, również sprzyja tworzeniu się wilgotnego środowiska, w którym wirus może łatwiej się rozwijać. Obcisłe obuwie może również prowadzić do mikrourazów skóry, które ułatwiają penetrację wirusa. Utrzymywanie higieny osobistej jest kluczowe, ale nie zawsze wystarczające. Dzielenie się ręcznikami, golarkami, czy innymi przedmiotami osobistymi, z osobą zainfekowaną, może prowadzić do przeniesienia wirusa. Dlatego tak ważne jest, aby każdy użytkował własne przybory higieniczne.
Styl życia, który osłabia układ odpornościowy, również pośrednio przyczynia się do większej podatności na kurzajki. Niedostateczna ilość snu, przewlekły stres, niewłaściwa dieta uboga w witaminy i minerały, a także nadużywanie alkoholu czy palenie papierosów, mogą obniżać zdolność organizmu do walki z infekcjami, w tym z wirusem HPV. W takich sytuacjach, nawet jeśli dojdzie do kontaktu z wirusem, organizm może mieć trudności z jego skutecznym zwalczeniem, co zwiększa prawdopodobieństwo rozwoju i utrzymywania się kurzajek. Dlatego dbanie o ogólny stan zdrowia i odporność jest równie ważne w profilaktyce kurzajek, jak unikanie bezpośredniego kontaktu z wirusem.
Specyficzne rodzaje kurzajek i ich lokalizacja na ciele
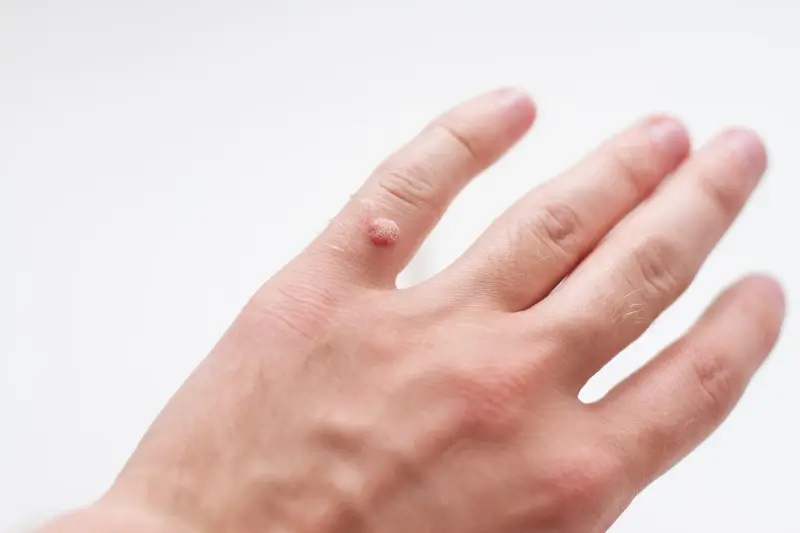
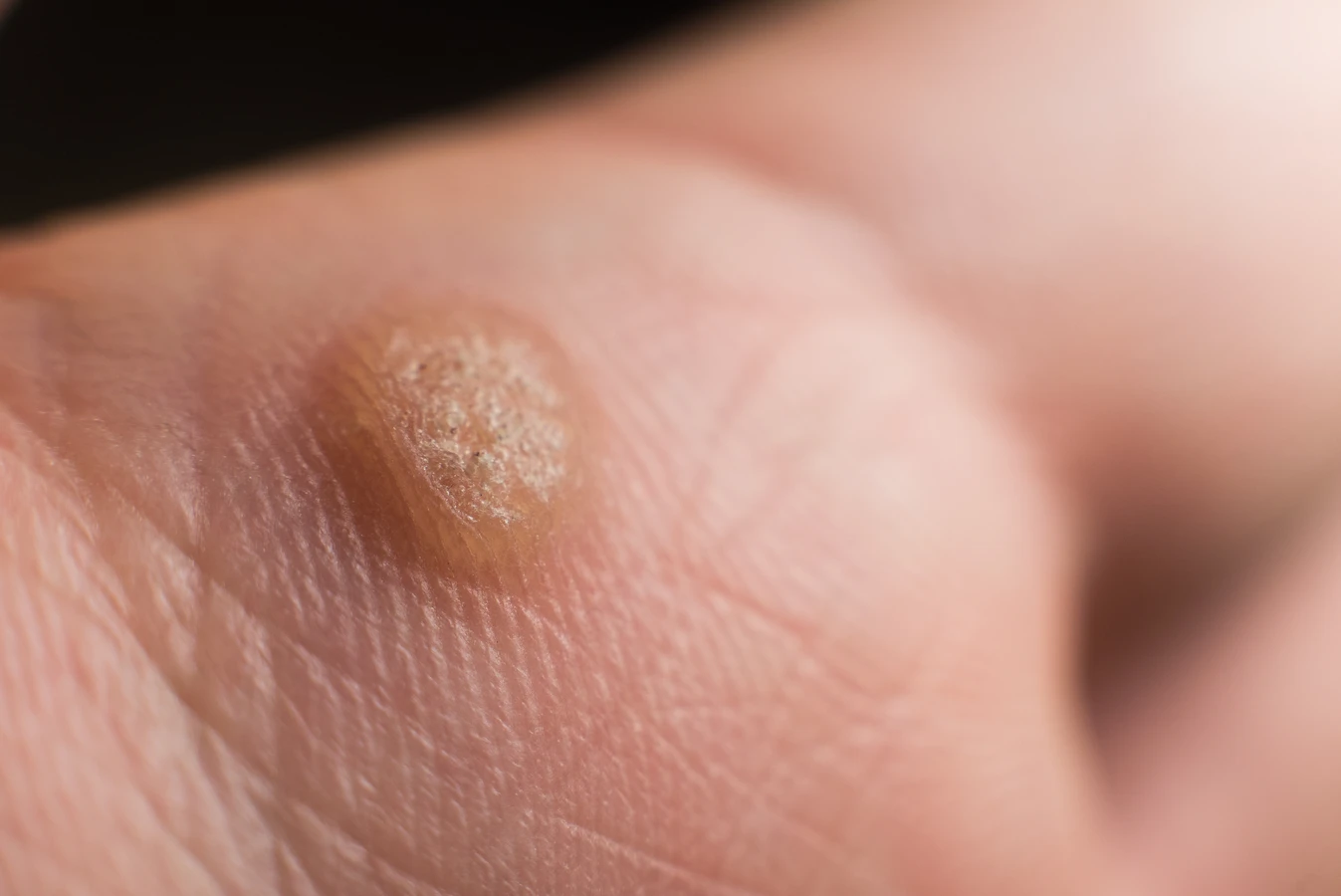
Kurzajki mogą przybierać różne formy i pojawiać się w różnych miejscach na ciele, w zależności od typu wirusa HPV, który je wywołał, oraz od miejsca, w którym doszło do zakażenia. Najczęściej spotykane są kurzajki zwykłe (verrucae vulgaris), które zazwyczaj pojawiają się na dłoniach, palcach i okolicach paznokci. Mają one szorstką, grudkowatą powierzchnię i mogą występować pojedynczo lub w skupiskach. Ich obecność na rękach zwiększa ryzyko przeniesienia wirusa na inne części ciała lub na inne osoby.
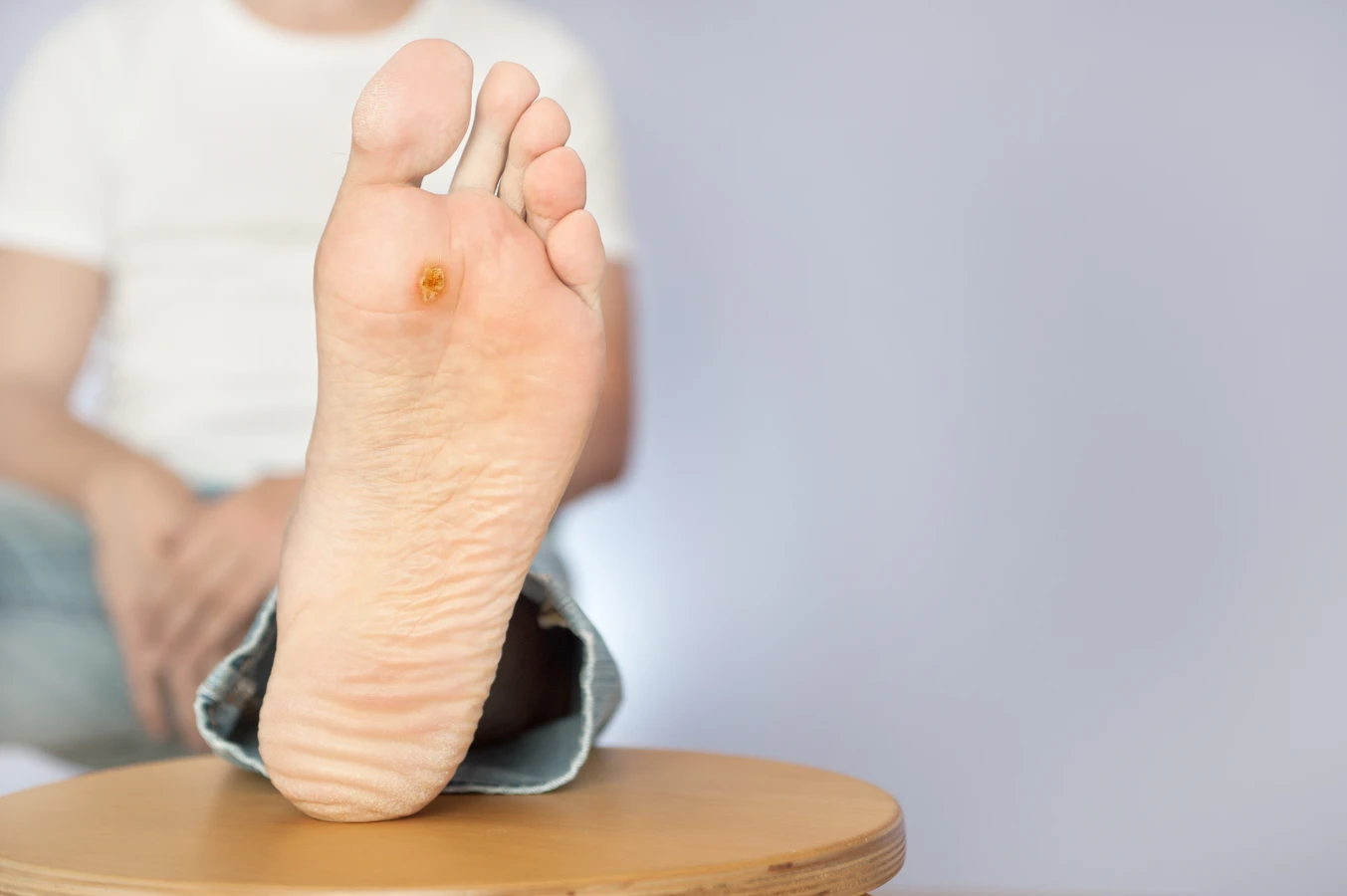
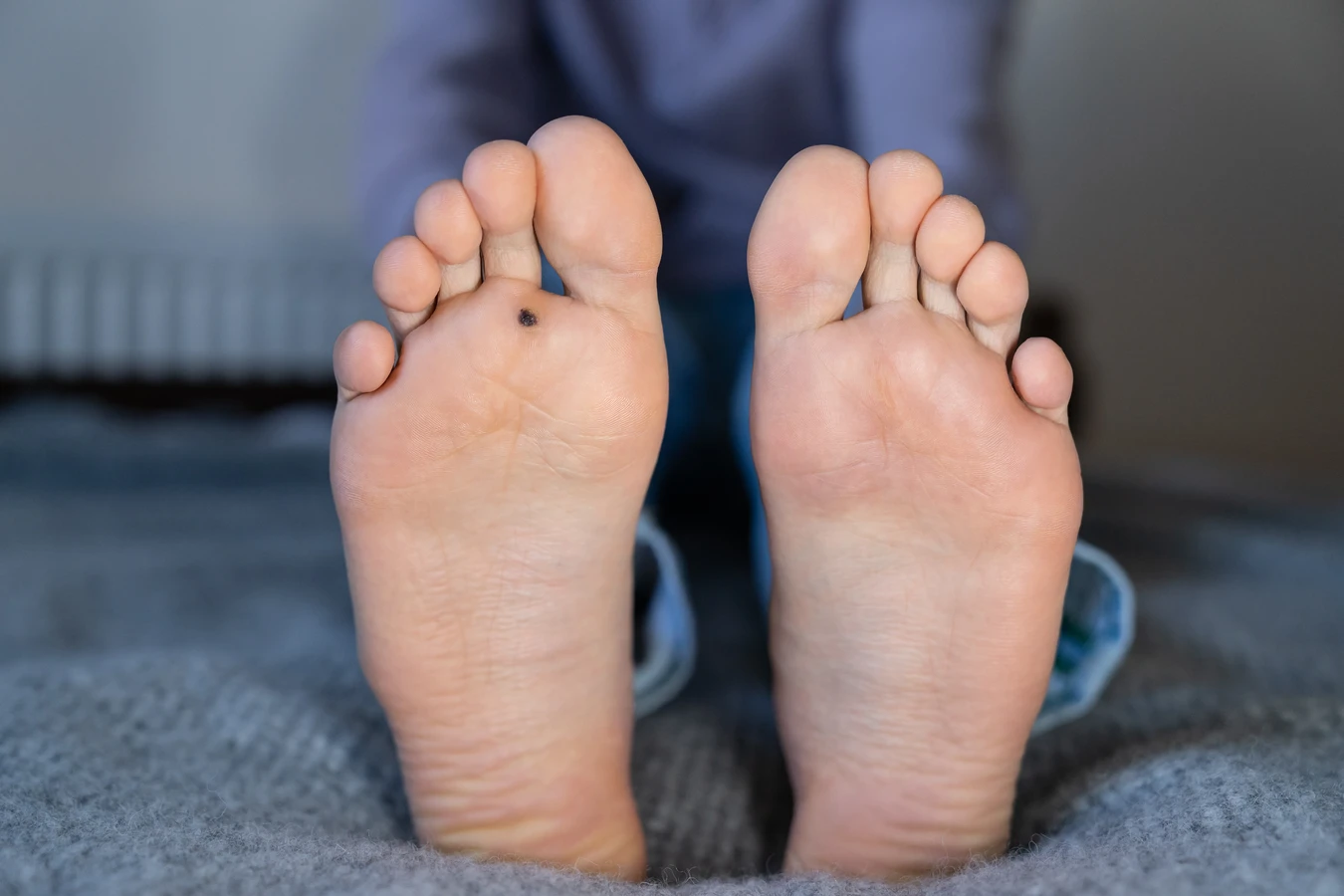
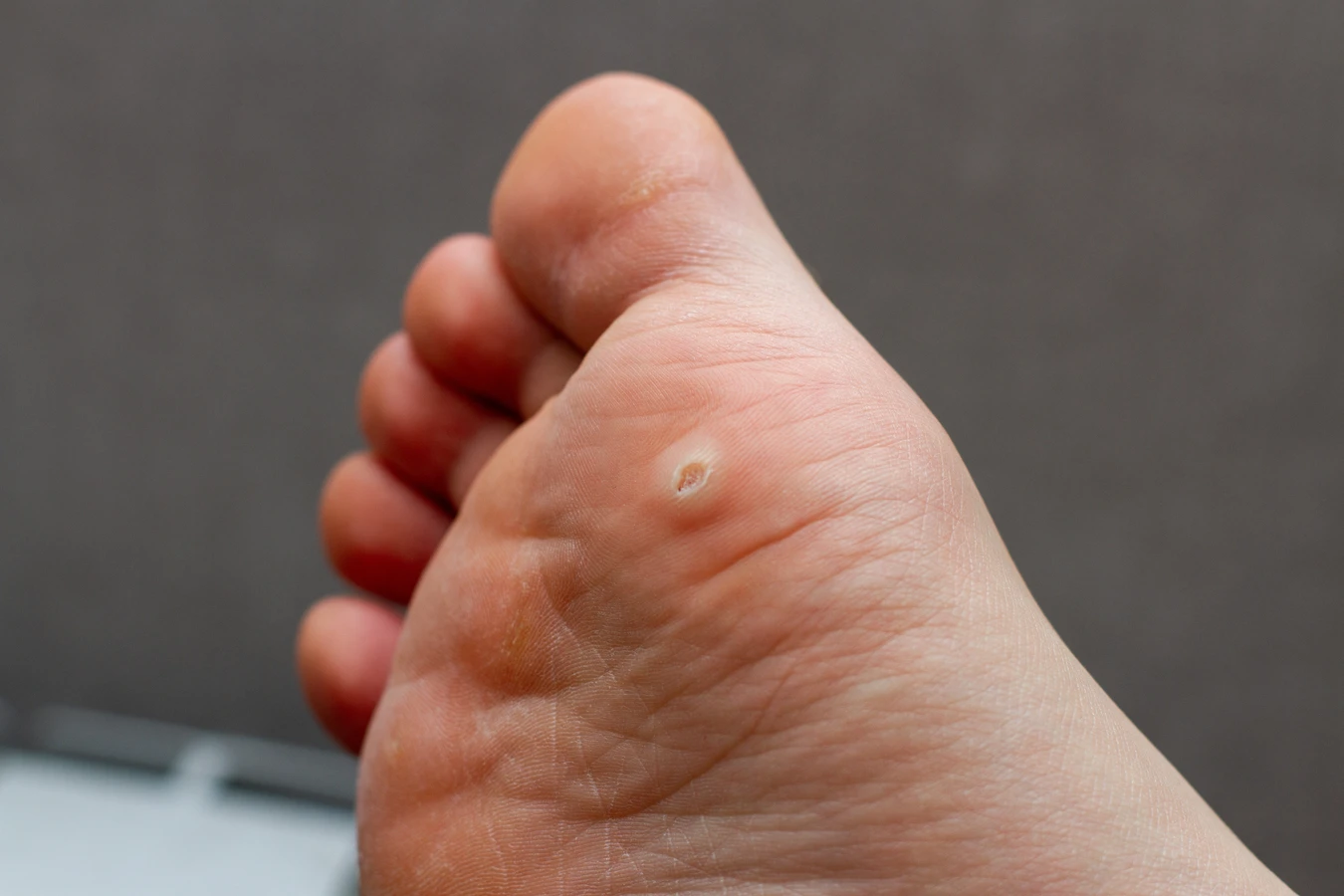
Kurzajki podeszwowe (verrucae plantaris) rozwijają się na podeszwach stóp, często w miejscach narażonych na ucisk i tarcie, na przykład pod piętą lub na przedniej części stopy. Mogą być bolesne podczas chodzenia, ponieważ nacisk przenoszony jest do wnętrza brodawki. Często są one pokryte zrogowaciałym naskórkiem, co może utrudniać ich rozpoznanie i leczenie. Z kolei kurzajki płaskie (verrucae planae) są zazwyczaj mniejsze, gładkie i lekko uniesione ponad powierzchnię skóry. Najczęściej występują na twarzy, szyi, grzbietach dłoni i ramionach. Choć mniej rzucające się w oczy, mogą być trudniejsze do usunięcia, zwłaszcza jeśli są liczne. U dzieci często lokalizują się na twarzy, podczas gdy u dorosłych częściej pojawiają się na nogach.
Kurzajki nitkowate (verrucae filiformes) charakteryzują się wydłużonym, nitkowatym kształtem i najczęściej pojawiają się na twarzy, w okolicach ust, nosa i oczu. Są zazwyczaj szybko rosnące i łatwo przenoszą się na inne miejsca na skórze. Wreszcie, kurzajki mozaikowe to skupiska wielu małych brodawek, które zlewają się ze sobą, tworząc większą, często bolesną zmianę. Mogą pojawić się w różnych lokalizacjach, ale często dotykają stóp lub dłoni. Rozpoznanie specyficznego rodzaju kurzajki i jej lokalizacji jest ważne dla dobrania odpowiedniej metody leczenia i oceny ryzyka dalszego rozprzestrzeniania się infekcji.
Sposoby zapobiegania powstawaniu nowych kurzajek
Zapobieganie powstawaniu nowych kurzajek opiera się przede wszystkim na ograniczaniu kontaktu z wirusem HPV i wzmacnianiu naturalnych barier ochronnych skóry. Kluczowym elementem profilaktyki jest unikanie miejsc, gdzie ryzyko zakażenia jest wysokie. W publicznych miejscach, takich jak baseny, sauny, siłownie, czy szatnie, zawsze należy nosić klapki lub inne obuwie ochronne. Chodzenie boso w tych miejscach, nawet jeśli skóra wydaje się nienaruszona, stanowi bezpośrednie ryzyko infekcji.
Należy również unikać bezpośredniego kontaktu z istniejącymi kurzajkami, zarówno u siebie, jak i u innych osób. Nie należy drapać, gryźć ani ścierać brodawek, ponieważ może to prowadzić do rozsiewania wirusa na inne części ciała lub do skóry innych osób. W przypadku posiadania kurzajki, należy unikać dotykania jej, a po kontakcie z nią, dokładnie umyć ręce. Dzielenie się ręcznikami, odzieżą, czy przyborami higienicznymi powinno być ograniczane do minimum, aby zapobiec przenoszeniu wirusa.
Warto również dbać o kondycję skóry, utrzymując ją nawilżoną i chroniąc przed uszkodzeniami. Sucha, popękana skóra jest bardziej podatna na infekcje. Regularne stosowanie balsamów nawilżających, zwłaszcza po kąpieli lub prysznicu, może pomóc wzmocnić barierę ochronną skóry. Dodatkowo, wzmacnianie ogólnej odporności organizmu poprzez zdrową dietę, regularną aktywność fizyczną, odpowiednią ilość snu i unikanie stresu, przyczynia się do lepszej zdolności organizmu do zwalczania infekcji wirusowych. Szczepienia przeciwko niektórym typom wirusa HPV są dostępne i mogą chronić przed rozwojem niektórych rodzajów brodawek oraz powiązanych z nimi nowotworów, choć ich głównym celem jest profilaktyka raka szyjki macicy i innych nowotworów narządów płciowych.
Kiedy należy skonsultować się z lekarzem w sprawie kurzajek?
Chociaż wiele kurzajek można leczyć domowymi sposobami lub samodzielnie, istnieją pewne sytuacje, w których konsultacja z lekarzem jest absolutnie wskazana. Jeśli kurzajka jest bardzo bolesna, szybko rośnie, krwawi, zmienia kolor lub kształt, może to świadczyć o czymś więcej niż zwykła infekcja wirusowa. W takich przypadkach lekarz będzie mógł postawić właściwą diagnozę i wykluczyć inne, potencjalnie groźniejsze schorzenia skórne, takie jak zmiany nowotworowe.
Szczególną ostrożność powinny zachować osoby z osłabionym układem odpornościowym, na przykład pacjenci z cukrzycą, chorobami autoimmunologicznymi, czy osoby przyjmujące leki immunosupresyjne. U tych pacjentów kurzajki mogą być bardziej uporczywe, rozległe i trudniejsze do leczenia, a infekcja może prowadzić do powikłań. W takich przypadkach zaleca się jak najszybszą konsultację lekarską.
Rodzice powinni również skonsultować się z lekarzem, jeśli kurzajki pojawią się u małych dzieci, szczególnie na twarzy lub w okolicy narządów płciowych. W przypadku brodawek zlokalizowanych w okolicy narządów płciowych, konieczna jest wizyta u specjalisty, ponieważ mogą one być przenoszone drogą płciową i wymagać innego podejścia terapeutycznego. Jeśli domowe metody leczenia nie przynoszą rezultatów po kilku tygodniach, lub jeśli kurzajki nawracają pomimo leczenia, warto zasięgnąć porady lekarza pierwszego kontaktu, dermatologa lub podologa. Specjalista będzie w stanie dobrać najskuteczniejszą metodę leczenia, dostosowaną do indywidualnych potrzeb pacjenta i rodzaju kurzajki.
„`