Kurzajki, znane również jako brodawki, to powszechne zmiany skórne, które mogą pojawić się w niemal każdym miejscu na ciele. Choć często są niegroźne, bywają uciążliwe, bolesne i estetycznie niepożądane. Zastanawiamy się, skąd się biorą i co tak naprawdę stoi za ich powstawaniem. Kluczowym winowajcą jest grupa wirusów – ludzki wirus brodawczaka, znany powszechnie jako HPV (Human Papillomavirus).
Wirus HPV to niezwykle zróżnicowana rodzina wirusów, licząca ponad sto jego typów. Niektóre z nich odpowiadają za łagodne brodawki na skórze, dłoniach czy stopach, podczas gdy inne mogą prowadzić do poważniejszych schorzeń, w tym niektórych typów nowotworów. Zrozumienie mechanizmu przenoszenia i rozwoju kurzajek jest kluczowe dla ich profilaktyki i skutecznego leczenia.
Zakażenie wirusem HPV następuje zazwyczaj poprzez bezpośredni kontakt ze skórą osoby zainfekowanej lub poprzez kontakt z przedmiotami, które miały kontakt z jej skórą. Wirus wnika do organizmu przez drobne uszkodzenia naskórka, takie jak zadrapania, skaleczenia czy otarcia. Następnie namnaża się w komórkach naskórka, prowadząc do ich nieprawidłowego wzrostu i powstania charakterystycznej brodawki.
Należy podkreślić, że nie każdy kontakt z wirusem HPV kończy się rozwojem kurzajki. Nasz układ odpornościowy często jest w stanie skutecznie zwalczyć wirusa, zanim zdąży on wywołać widoczne zmiany. Jednakże, pewne czynniki mogą osłabiać naszą odporność i sprzyjać rozwojowi infekcji. Do takich czynników należą między innymi stres, niedobory żywieniowe, przewlekłe choroby oraz uszkodzenia skóry.
Główne przyczyny kurzajek i jak wirus HPV je wywołuje
Główną i fundamentalną przyczyną powstawania kurzajek jest infekcja wywołana przez specyficzne typy ludzkiego wirusa brodawczaka (HPV). Ten wirus jest niezwykle powszechny i występuje w wielu odmianach, z których niektóre mają tendencję do atakowania komórek skóry, prowadząc do niekontrolowanego ich rozrostu. Warto zrozumieć, że obecność wirusa HPV w organizmie nie zawsze oznacza natychmiastowe pojawienie się kurzajki. Czas inkubacji może być różny – od kilku tygodni do nawet kilku miesięcy.
Wirus HPV wnika do organizmu zazwyczaj przez mikrouszkodzenia naskórka. Mogą to być nawet niewidoczne gołym okiem ranki, zadrapania, pęknięcia skóry, które powstają podczas codziennych czynności. Kiedy wirus dostanie się do głębszych warstw naskórka, zaczyna infekować komórki, powodując ich przyspieszone dzielenie się. Ten proces prowadzi do powstania charakterystycznej, uwypuklonej zmiany skórnej, którą nazywamy kurzajką.
Różnorodność typów HPV sprawia, że kurzajki mogą przybierać różne formy i lokalizować się w różnych miejscach na ciele. Niektóre typy wirusa HPV preferują skórę dłoni i stóp, prowadząc do powstania popularnych kurzajek zwykłych lub brodawek podeszwowych. Inne typy mogą atakować okolice narządów płciowych, powodując brodawki płciowe, które są przenoszone drogą płciową i wymagają odrębnego podejścia diagnostycznego i terapeutycznego.
Kluczowe jest zrozumienie, że kurzajki są zaraźliwe. Oznacza to, że wirus może przenosić się z jednej osoby na drugą, a także z jednej części ciała na inną u tej samej osoby. Dotknięcie kurzajki, a następnie dotknięcie innej części ciała, może spowodować pojawienie się nowej zmiany. Podobnie, korzystanie z tych samych przedmiotów, takich jak ręczniki, obuwie czy narzędzia do pielęgnacji, może ułatwić szerzenie się infekcji.
Czynniki sprzyjające powstawaniu kurzajek u ludzi
Istnieje szereg czynników, które mogą znacząco zwiększyć ryzyko zakażenia wirusem HPV i rozwoju kurzajek. Choć obecność wirusa jest niezbędna do powstania zmiany, to właśnie te dodatkowe okoliczności osłabiają naturalną barierę ochronną organizmu lub ułatwiają wirusowi namnożenie się. Szczególnie narażone są osoby, których układ odpornościowy działa mniej efektywnie, co może wynikać z różnych przyczyn.
Przede wszystkim, obniżona odporność jest głównym winowajcą. Stres, zarówno ten krótko- jak i długotrwały, może znacząco osłabić naszą zdolność do walki z infekcjami. Podobnie, niedobory żywieniowe, brak odpowiedniej ilości witamin i minerałów, a także przewlekłe choroby, które obciążają organizm, mogą sprawić, że stajemy się bardziej podatni na wirusy, w tym HPV. Osoby starsze lub te cierpiące na choroby autoimmunologiczne często mają naturalnie osłabiony system immunologiczny.
Uszkodzenia skóry odgrywają kluczową rolę w procesie infekcji. Wilgotne i ciepłe środowisko, takie jak baseny, sauny, szatnie czy aquaparki, sprzyja zarówno namnażaniu się wirusa, jak i powstawaniu mikrourazów na skórze. Długotrwałe moczenie stóp, noszenie nieoddychającego obuwia czy uciskające buty mogą prowadzić do maceracji skóry, czyli jej rozmiękania i zwiększonej podatności na wnikanie patogenów. Właśnie dlatego kurzajki, zwłaszcza te na stopach (brodawki podeszwowe), są tak częste u osób aktywnie korzystających z publicznych obiektów sportowych i rekreacyjnych.
Należy również zwrócić uwagę na czynniki mechaniczne. Drobne skaleczenia, zadrapania, otarcia, czy nawet suchość skóry i jej pękanie, stwarzają wirusowi HPV łatwą drogę do wniknięcia w głębsze warstwy naskórka. Dzieci, ze względu na swoją ciekawość świata i częste zabawy na zewnątrz, są bardziej narażone na powstawanie takich mikrourazów. Ich układ odpornościowy jest również często w fazie rozwoju, co czyni je bardziej podatnymi na rozwój infekcji.
Sposoby przenoszenia wirusa HPV odpowiedzialnego za kurzajki
Wirus HPV, będący główną przyczyną powstawania kurzajek, jest łatwo przenoszony, co sprawia, że infekcje brodawczakowe są tak powszechne. Zrozumienie dróg transmisji jest kluczowe dla zapobiegania rozprzestrzenianiu się wirusa, zarówno w rodzinie, jak i w miejscach publicznych. Najczęściej do zakażenia dochodzi poprzez bezpośredni kontakt fizyczny z osobą zakażoną.
Bezpośredni kontakt skóra-do-skóry jest najczęstszą ścieżką przenoszenia wirusa HPV. Dotknięcie kurzajki osoby zainfekowanej, a następnie dotknięcie własnej skóry, może spowodować pojawienie się nowej zmiany. Dotyczy to zarówno kontaktu przypadkowego, jak i intymnego. Warto podkreślić, że nawet jeśli kurzajka nie jest widoczna gołym okiem, osoba może być nosicielem wirusa i zarażać innych.
Drugą ważną drogą przenoszenia jest kontakt pośredni, czyli poprzez zakażone przedmioty i powierzchnie. Wirus HPV może przetrwać na powierzchniach takich jak podłogi w miejscach publicznych (np. na basenach, w szatniach, pod prysznicami), ręczniki, pościel, a nawet narzędzia do manicure i pedicure. Korzystanie z tych samych przedmiotów, co osoba zakażona, stwarza ryzyko przeniesienia wirusa na własną skórę. Dlatego tak ważne jest dbanie o higienę osobistą i unikanie dzielenia się przedmiotami codziennego użytku.
Szczególne ryzyko zakażenia istnieje w miejscach wilgotnych i ciepłych, gdzie wirus HPV namnaża się i przetrwa dłużej. Baseny, sauny, siłownie, a także publiczne toalety to miejsca, gdzie należy zachować szczególną ostrożność. Noszenie obuwia ochronnego w takich miejscach może znacząco zredukować ryzyko infekcji. Również drobne uszkodzenia skóry, takie jak skaleczenia czy otarcia, ułatwiają wirusowi wniknięcie do organizmu.
Warto wspomnieć, że niektóre typy wirusa HPV mogą być przenoszone drogą płciową, prowadząc do powstania brodawek płciowych. Choć nie są to typowe „kurzajki” w powszechnym rozumieniu, ich przyczyną jest również HPV. W tym przypadku, do zakażenia dochodzi podczas kontaktów seksualnych, nawet jeśli nie ma widocznych zmian na skórze partnera.
Jakie są rodzaje kurzajek i co je odróżnia od siebie?
Choć wszystkie kurzajki mają wspólne podłoże – infekcję wirusem HPV – mogą przyjmować różne formy i pojawiać się w różnych miejscach na ciele. Rozpoznanie rodzaju kurzajki może być pomocne w doborze odpowiedniej metody leczenia. Poniżej przedstawiamy najczęściej występujące typy brodawek:
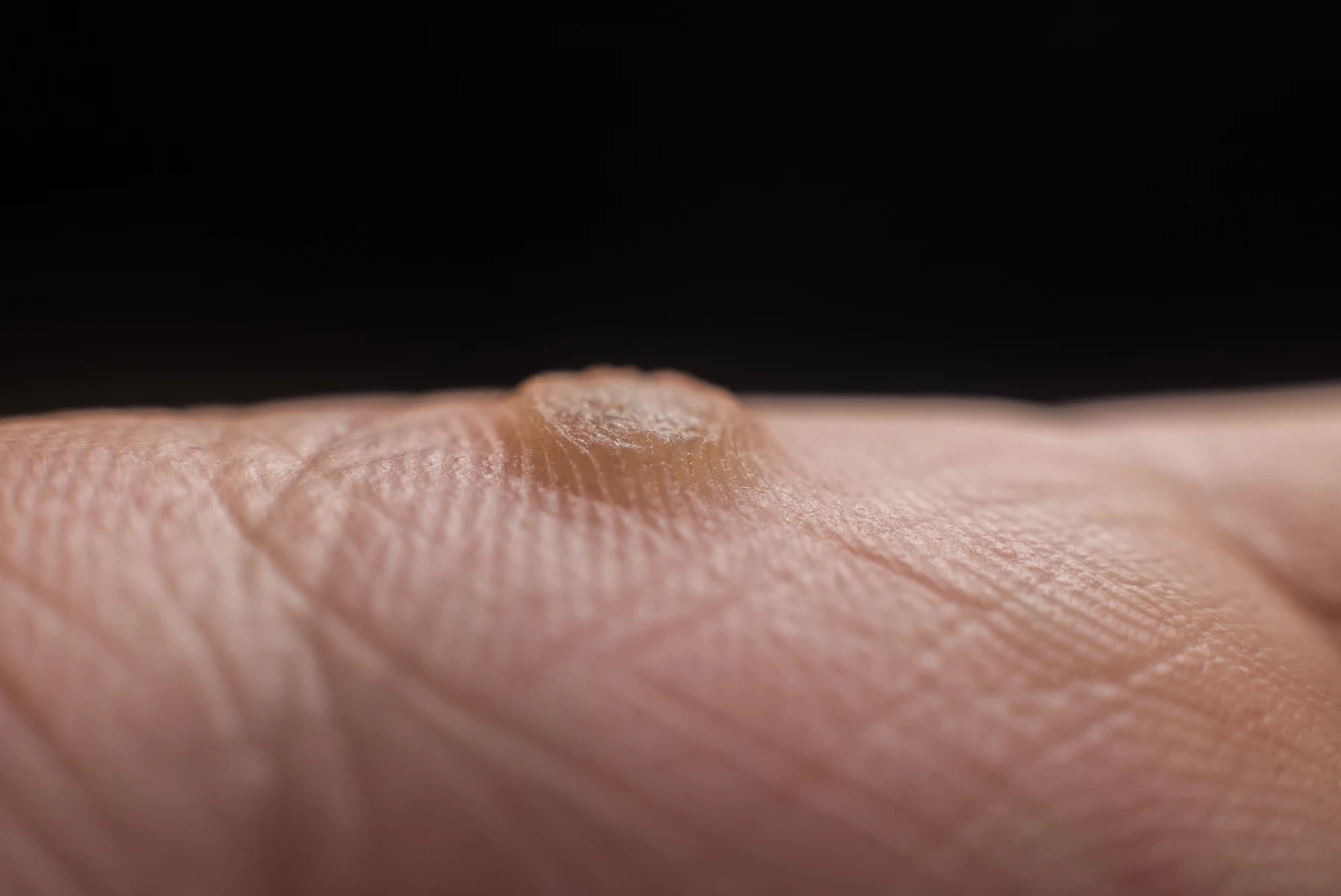
- Kurzajki zwykłe (brodawki zwykłe): Są to najbardziej rozpoznawalne zmiany skórne. Zazwyczaj mają nieregularny kształt, szorstką, nierówną powierzchnię i mogą być koloru skóry, białego lub szarego. Najczęściej pojawiają się na palcach, dłoniach, łokciach i kolanach, czyli miejscach często narażonych na otarcia i urazy. Mogą być pojedyncze lub występować w skupiskach.
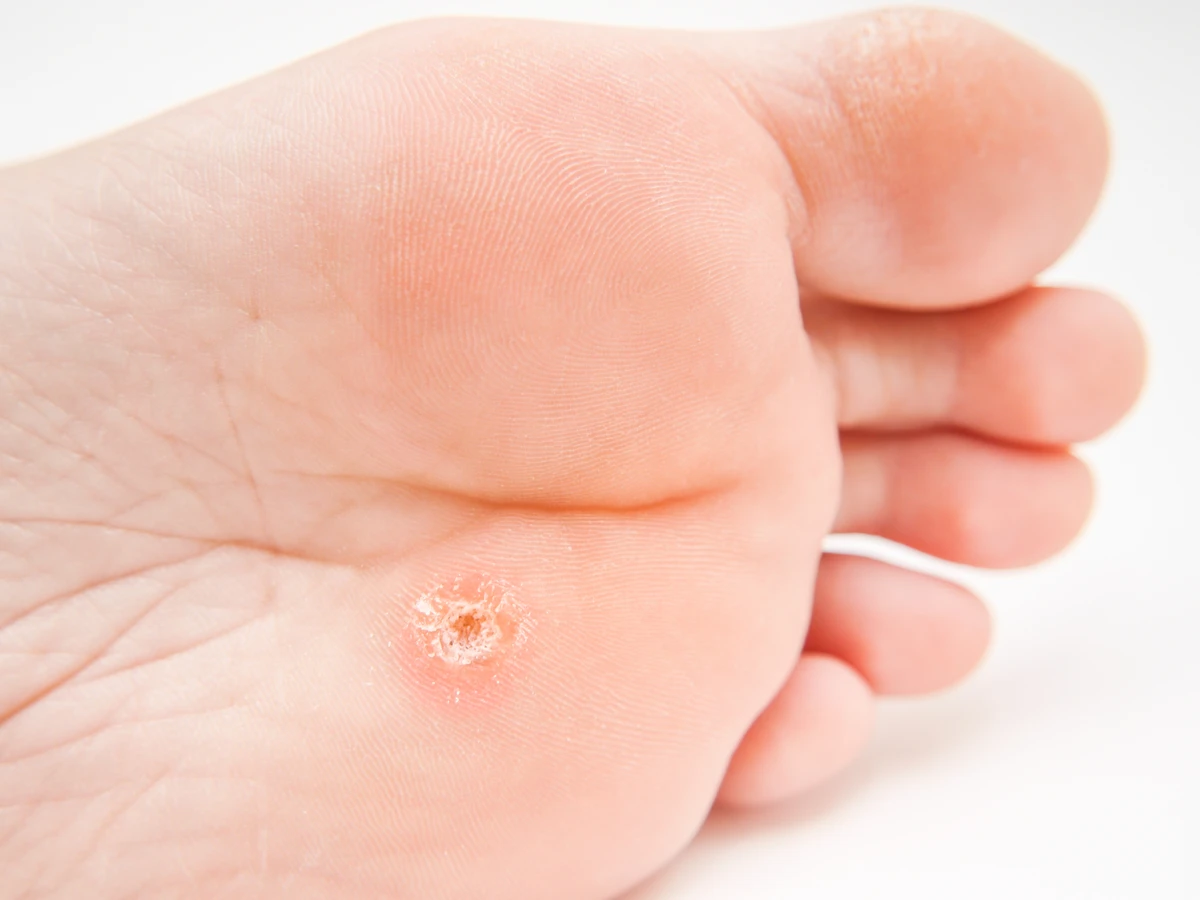
- Kurzajki podeszwowe (odciski): Lokalizują się na podeszwach stóp, gdzie nacisk podczas chodzenia powoduje, że wrastają one w głąb skóry, zamiast uwypuklać się na zewnątrz. Mogą być bardzo bolesne, przypominając kamyczek w bucie. Często otoczone są zrogowaciałą skórą, a w ich wnętrzu można dostrzec drobne czarne punkciki – są to zakrzepłe naczynia krwionośne.
- Kurzajki płaskie: Są mniejsze, bardziej gładkie i spłaszczone niż kurzajki zwykłe. Mogą być lekko wyniesione ponad powierzchnię skóry lub niemal niewidoczne. Najczęściej występują na twarzy, grzbietach dłoni i nogach. Mogą pojawiać się w większych grupach, tworząc linie lub skupiska, co sugeruje możliwość rozprzestrzeniania się wirusa poprzez drapanie.
- Kurzajki nitkowate (włosowate): Charakteryzują się długim, cienkim i nitkowatym kształtem. Najczęściej pojawiają się w okolicy ust, nosa, na powiekach i szyi. Są zazwyczaj koloru skóry i mogą być łatwo usunięte przez przypadkowe zahaczenie.
- Brodawki płciowe (kłykciny kończyste): Choć są wywoływane przez inne typy wirusa HPV niż typowe kurzajki, należy o nich wspomnieć. Pojawiają się w okolicy narządów płciowych i odbytu. Mają postać małych, miękkich grudek lub kalafiorowatych narośli. Są przenoszone drogą płciową i wymagają specjalistycznego leczenia.
Każdy z tych typów brodawek jest wywoływany przez konkretne typy wirusa HPV, choć czasem granice mogą się zacierać. Ważne jest, aby w przypadku wątpliwości lub niepokojących zmian skonsultować się z lekarzem dermatologiem, który postawi właściwą diagnozę i zaleci odpowiednie leczenie.
Profilaktyka i zapobieganie powstawaniu nowych kurzajek
Chociaż całkowite wyeliminowanie ryzyka zakażenia wirusem HPV jest trudne ze względu na jego powszechność, istnieją skuteczne metody profilaktyki, które mogą znacząco zmniejszyć szansę na pojawienie się kurzajek lub zapobiec ich nawrotom. Kluczem jest dbanie o higienę, wzmacnianie odporności i unikanie czynników sprzyjających infekcji.
Podstawą profilaktyki jest utrzymanie dobrej higieny osobistej. Regularne mycie rąk, szczególnie po kontakcie z miejscami publicznymi lub osobami, które mogą być nosicielami wirusa, jest niezwykle ważne. Należy unikać obgryzania paznokci i skórek wokół nich, ponieważ drobne ranki w tych miejscach ułatwiają wirusowi wniknięcie. Po każdej kąpieli czy prysznicu w miejscach publicznych, takich jak baseny czy siłownie, należy dokładnie osuszyć skórę, zwłaszcza stopy.
Wzmocnienie układu odpornościowego jest kolejnym filarem profilaktyki. Zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie stresu to czynniki, które wspierają naturalne mechanizmy obronne organizmu. Silny układ odpornościowy jest w stanie skuteczniej zwalczać wirusa HPV, zanim ten zdąży wywołać widoczne zmiany skórne. Warto rozważyć suplementację witamin, takich jak witamina C czy cynk, które są znane ze swojego pozytywnego wpływu na odporność.
Należy również unikać bezpośredniego kontaktu z kurzajkami innych osób oraz nie dzielić się osobistymi przedmiotami, takimi jak ręczniki, skarpetki czy buty. W miejscach publicznych, gdzie ryzyko kontaktu z wirusem jest większe, warto nosić własne obuwie, np. klapki pod prysznicem czy na basenie. Jeśli w domu jest osoba z kurzajkami, należy dbać o to, aby nie dotykać zmian, a przedmioty, które miały z nimi kontakt, dezynfekować.
W przypadku osób, które już miały kurzajki, ważne jest, aby po wyleczeniu nadal stosować zasady profilaktyki, aby zapobiec nawrotom. Niektórzy ludzie są bardziej podatni na ponowne zakażenie wirusem HPV, dlatego stała czujność i dbałość o zdrowie skóry są kluczowe. Warto pamiętać, że szczepienia przeciwko niektórym typom wirusa HPV są dostępne i mogą zapobiegać zakażeniom, w tym tym prowadzącym do brodawek płciowych, a także niektórym nowotworom. Warto skonsultować się z lekarzem w sprawie możliwości szczepienia.
Kiedy należy zgłosić się po pomoc medyczną w sprawie kurzajek?
Chociaż wiele kurzajek można skutecznie leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których niezbędna jest konsultacja z lekarzem. Szybkie i właściwe rozpoznanie problemu przez specjalistę może zapobiec powikłaniom i przyspieszyć proces leczenia. Należy pamiętać, że nie każda zmiana skórna jest niegroźną kurzajką.
Pierwszym sygnałem do wizyty u lekarza powinno być pojawienie się nowych zmian skórnych, które przypominają kurzajki, szczególnie jeśli występują w dużej liczbie lub szybko się rozprzestrzeniają. Lekarz dermatolog będzie w stanie odróżnić kurzajki od innych, potencjalnie groźniejszych zmian skórnych, takich jak znamiona czy nowotwory skóry. Szczególną ostrożność należy zachować, gdy kurzajka zmienia swój wygląd – rośnie, zmienia kolor, krwawi, swędzi lub powoduje silny ból.
Jeśli kurzajki lokalizują się w szczególnie wrażliwych miejscach, takich jak twarz, narządy płciowe, lub jeśli powodują znaczący dyskomfort i ból, konieczna jest pomoc medyczna. Kurzajki na twarzy mogą stanowić problem estetyczny, a te w okolicy narządów płciowych wymagają specjalistycznego leczenia ze względu na specyfikę wirusa HPV i potencjalne ryzyko przenoszenia drogą płciową. Brodawki podeszwowe, które są bardzo bolesne i utrudniają chodzenie, również wymagają interwencji lekarza.
Istotnym wskazaniem do wizyty u lekarza jest sytuacja, gdy domowe metody leczenia okazują się nieskuteczne. Jeśli mimo stosowania preparatów dostępnych w aptece kurzajka nie znika po kilku tygodniach, lub wręcz przeciwnie – powiększa się, warto zasięgnąć porady specjalisty. Lekarz może zaproponować silniejsze metody leczenia, takie jak krioterapia, laseroterapia, elektrokoagulacja lub przepisanie specjalistycznych leków.
Osoby z osłabionym układem odpornościowym, na przykład po chemioterapii, osoby z cukrzycą lub cierpiące na choroby autoimmunologiczne, powinny bezwzględnie konsultować się z lekarzem w przypadku pojawienia się kurzajek. Ich organizm może mieć trudności z samodzielnym zwalczeniem infekcji, co może prowadzić do poważniejszych komplikacji. W takich przypadkach leczenie kurzajek powinno być prowadzone pod ścisłym nadzorem medycznym.