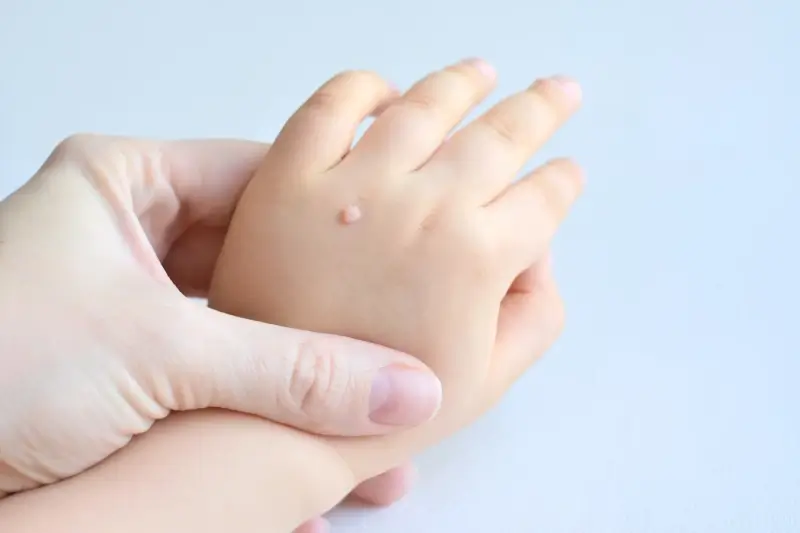
Kurzajki, znane również jako brodawki, to powszechnie występujące zmiany skórne, które mogą pojawić się na różnych częściach ciała, często powodując dyskomfort i nieestetyczny wygląd. Zrozumienie, skąd się biorą kurzajki, jest kluczowe do ich skutecznego zapobiegania i leczenia. Głównym winowajcą odpowiedzialnym za powstawanie kurzajek jest wirus brodawczaka ludzkiego, czyli HPV (Human Papillomavirus). Ten wirus jest niezwykle powszechny i istnieje ponad 100 jego typów, z których niektóre są odpowiedzialne za powstawanie zmian skórnych, w tym właśnie kurzajek, a inne mogą prowadzić do rozwoju nowotworów, zwłaszcza raka szyjki macicy.
Wirus HPV przenosi się poprzez bezpośredni kontakt ze skórą osoby zarażonej lub kontakt z zakażonymi powierzchniami. Łatwo przenika przez drobne uszkodzenia skóry, takie jak zadrapania, skaleczenia czy otarcia. Dlatego też miejsca takie jak baseny, siłownie, przebieralnie czy salony kosmetyczne, gdzie skóra ma częsty kontakt z wilgotnym środowiskiem i potencjalnie zakażonymi powierzchniami, stanowią idealne siedlisko dla wirusa. Po zakażeniu wirus HPV wnika do komórek naskórka, gdzie zaczyna się namnażać, prowadząc do nadmiernego rozrostu komórek i charakterystycznego, grudkowatego wyglądu kurzajki.
Czynniki sprzyjające zakażeniu wirusem HPV i rozwojowi kurzajek obejmują obniżoną odporność organizmu. Osoby z osłabionym układem odpornościowym, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych czy po prostu będące w okresie wzmożonego stresu, są bardziej podatne na infekcje wirusowe, w tym na HPV. Długotrwałe narażenie na wilgoć również może sprzyjać infekcji, ponieważ zmiękcza skórę i ułatwia wirusowi wniknięcie. Ważne jest, aby pamiętać, że kurzajki są zakaźne i mogą rozprzestrzeniać się po całym ciele poprzez drapanie lub dotykanie istniejących zmian, a następnie przenoszenie wirusa na inne obszawy skóry.
Kiedy i gdzie najczęściej pojawiają się kurzajki
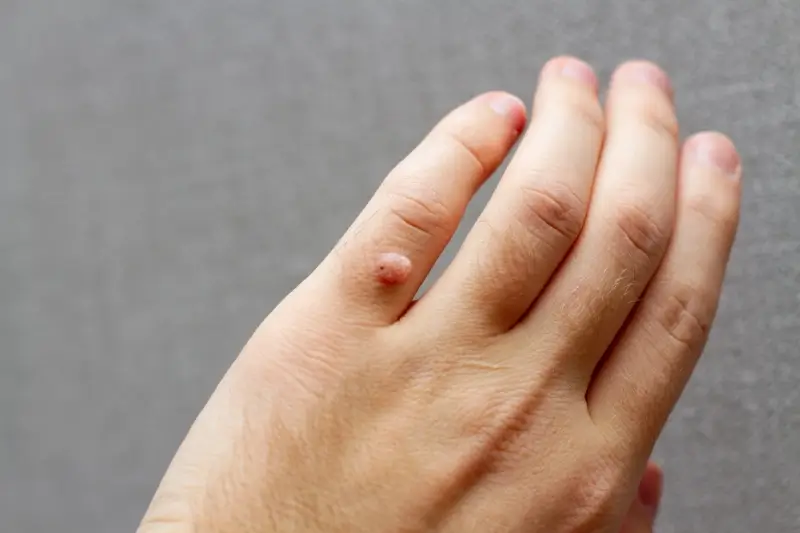
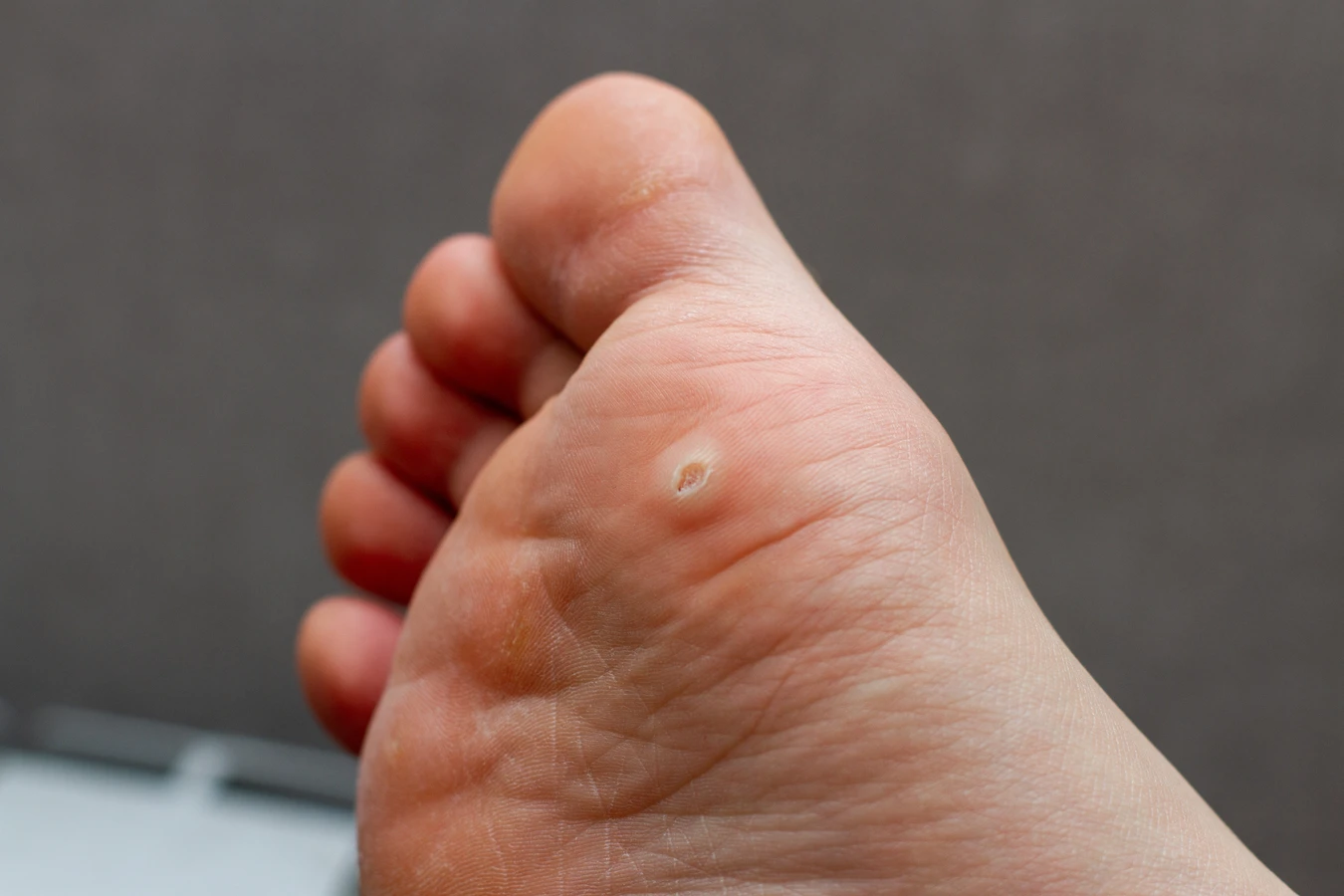
Kurzajki, jako manifestacja infekcji wirusem HPV, mogą pojawić się niemal wszędzie na ciele, jednak ich lokalizacja często zależy od sposobu, w jaki doszło do zakażenia. Najczęściej spotykaną odmianą są kurzajki pospolite, które preferują miejsca narażone na urazy i otarcia, takie jak dłonie, palce, łokcie i kolana. Na dłoniach mogą przybierać formę niewielkich, twardych grudek o nierównej powierzchni, często pokrytych drobnymi czarnymi punkcikami, które są w rzeczywistości naczyniami krwionośnymi. Na stopach lokalizują się często jako kurzajki podeszwowe, gdzie nacisk podczas chodzenia sprawia, że wrastają one do wnętrza skóry, powodując ból i utrudniając poruszanie się.
Szczególnym miejscem, gdzie kurzajki mogą stanowić duży problem, są okolice intymne. Brodawki płciowe, wywoływane przez specyficzne typy HPV, rozwijają się na narządach płciowych, w okolicach odbytu, a u kobiet także na szyjce macicy. Są one przenoszone głównie drogą płciową i wymagają szczególnej uwagi ze względu na potencjalne powikłania zdrowotne. Warto również wspomnieć o kurzajkach płaskich, które są mniejsze, gładsze i często pojawiają się na twarzy i grzbietach dłoni, zwłaszcza u dzieci i młodzieży. Mogą one występować w większych skupiskach i czasami są trudniejsze do odróżnienia od innych zmian skórnych.
Rozprzestrzenianie się kurzajek po organizmie jest zjawiskiem częstym, szczególnie w przypadku osłabionej odporności lub braku odpowiedniego leczenia. Drapanie istniejących brodawek może prowadzić do autoinokulacji, czyli przeniesienia wirusa na inne części ciała. Na przykład, osoba z kurzajką na palcu, która następnie dotknie swojej twarzy, może zainicjować powstawanie nowych zmian na skórze twarzy. Podobnie, kurzajki na stopach mogą rozprzestrzeniać się na inne stopy lub nawet na inne miejsca na ciele, jeśli nie zostaną podjęte odpowiednie środki ostrożności. Zrozumienie, jak i gdzie kurzajki się pojawiają, jest pierwszym krokiem do podjęcia skutecznych działań zapobiegawczych i leczniczych.
Jak wirus HPV powoduje powstawanie kurzajek na skórze
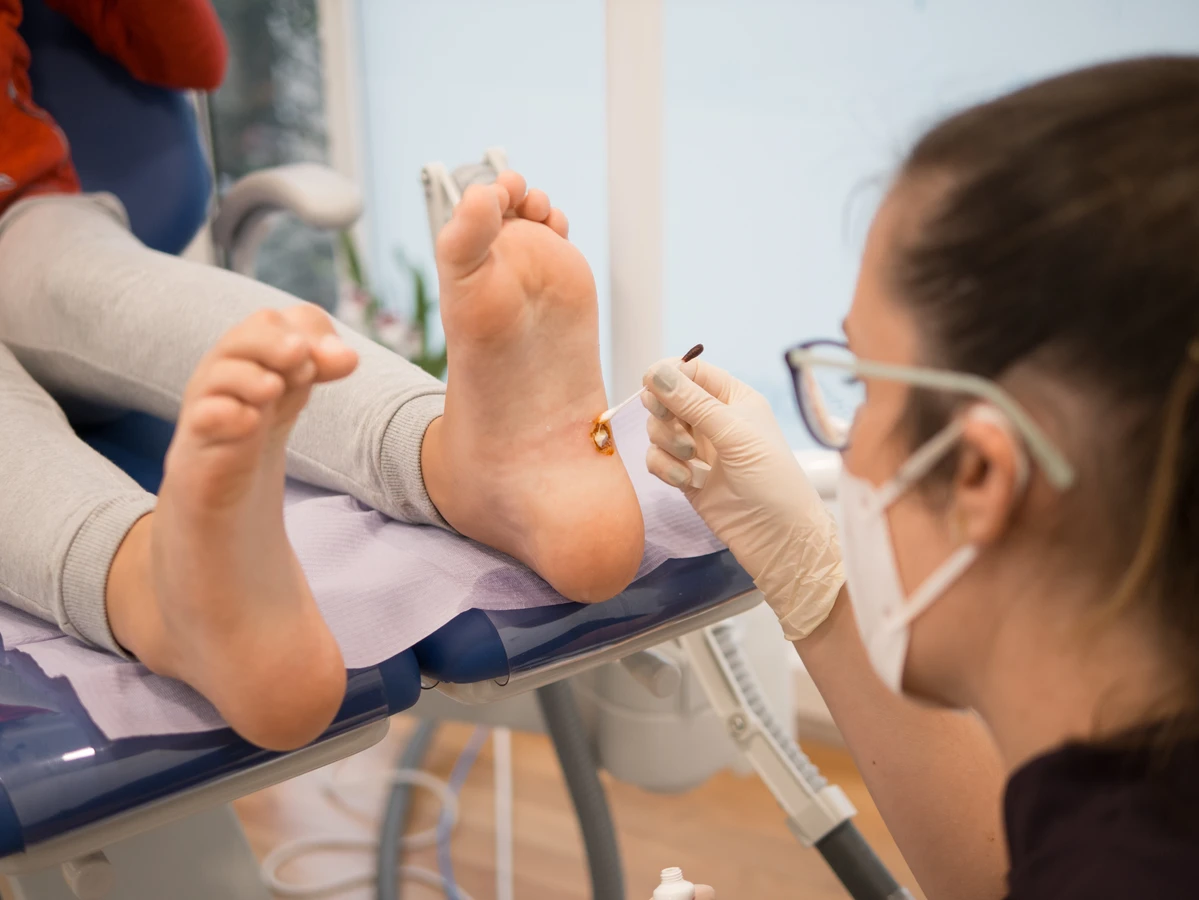
Skąd się biorą kurzajki
Po wniknięciu do organizmu, wirus HPV może pozostawać w stanie uśpienia przez długi czas, zanim pojawią się pierwsze objawy w postaci kurzajek. Okres inkubacji może trwać od kilku tygodni do nawet kilku miesięcy. Kluczowym momentem jest moment, gdy wirus zaczyna aktywnie replikować się w komórkach naskórka. Wówczas dochodzi do nadmiernego rogowacenia i przerośnięcia naskórka w miejscu infekcji, co skutkuje powstaniem widocznej brodawki. Charakterystyczny wygląd kurzajki, z jej twardą, zrogowaciałą powierzchnią, jest wynikiem tej niekontrolowanej proliferacji komórek.
Ważne jest zrozumienie, że kurzajki są objawem działania wirusa, a nie chorobą samą w sobie. Nawet po usunięciu widocznej zmiany, wirus HPV może nadal obecny w okolicznych komórkach skóry, co stwarza ryzyko nawrotu. Układ odpornościowy organizmu odgrywa kluczową rolę w zwalczaniu infekcji HPV. U większości osób układ immunologiczny jest w stanie samodzielnie poradzić sobie z wirusem, prowadząc do samoistnego zaniku kurzajek po pewnym czasie. Jednak u osób z osłabioną odpornością wirus może utrzymywać się dłużej, a kurzajki stają się bardziej uporczywe i trudniejsze do wyleczenia.
Czynniki ryzyka sprzyjające powstawaniu kurzajek
Choć główną przyczyną powstawania kurzajek jest infekcja wirusem HPV, istnieje szereg czynników, które mogą zwiększać ryzyko zakażenia i rozwoju tych nieestetycznych zmian skórnych. Jednym z najważniejszych czynników jest stan układu odpornościowego. Osoby z obniżoną odpornością, na przykład z powodu chorób przewlekłych, takich jak cukrzyca czy HIV, stosowania leków immunosupresyjnych po przeszczepach, czy też w wyniku chemioterapii, są znacznie bardziej podatne na infekcje HPV i rozwój kurzajek. Ich organizm ma trudności z efektywnym zwalczaniem wirusa.
Drugim istotnym czynnikiem ryzyka jest ekspozycja na wirusa w miejscach publicznych, gdzie wilgotność sprzyja przetrwaniu i rozprzestrzenianiu się wirusa. Baseny, sauny, siłownie, szatnie, a nawet wspólne prysznice to miejsca, gdzie łatwo o kontakt z wirusem HPV. Wilgotna skóra jest bardziej podatna na mikrourazy, przez które wirus może łatwiej wniknąć. Długotrwałe moczenie stóp w wodzie, na przykład podczas pływania, może zwiększać ryzyko zakażenia kurzajkami podeszwowymi.
Kolejnym czynnikiem, który często jest pomijany, jest uszkodzenie skóry. Nawet drobne skaleczenia, zadrapania, otarcia czy pęknięcia naskórka stanowią „bramę” dla wirusa HPV. Dlatego też osoby, które często mają kontakt z wodą i detergentami (np. pracownicy gastronomii, sprzątaczki), mogą mieć większe ryzyko rozwoju kurzajek na dłoniach. Również nawyk obgryzania paznokci lub skórek może prowadzić do powstawania kurzajek w okolicy palców i wałów paznokciowych. Warto podkreślić, że nadmierne pocenie się, zwłaszcza stóp, może również sprzyjać infekcjom grzybiczym i bakteryjnym, a także potencjalnie ułatwiać wirusowi HPV wnikanie do skóry.
Oto lista czynników ryzyka, które warto mieć na uwadze:
- Osłabiony układ odpornościowy (choroby przewlekłe, leki immunosupresyjne, stres).
- Częste przebywanie w wilgotnych, publicznych miejscach (baseny, siłownie, sauny).
- Drobne uszkodzenia skóry (skaleczenia, otarcia, pęknięcia naskórka).
- Kontakt z zakażonymi powierzchniami lub osobami.
- Nawyk obgryzania paznokci i skórek.
- Nadmierne pocenie się, zwłaszcza stóp.
- Długotrwałe narażenie na wilgoć.
Jak odróżnić kurzajki od innych zmian skórnych
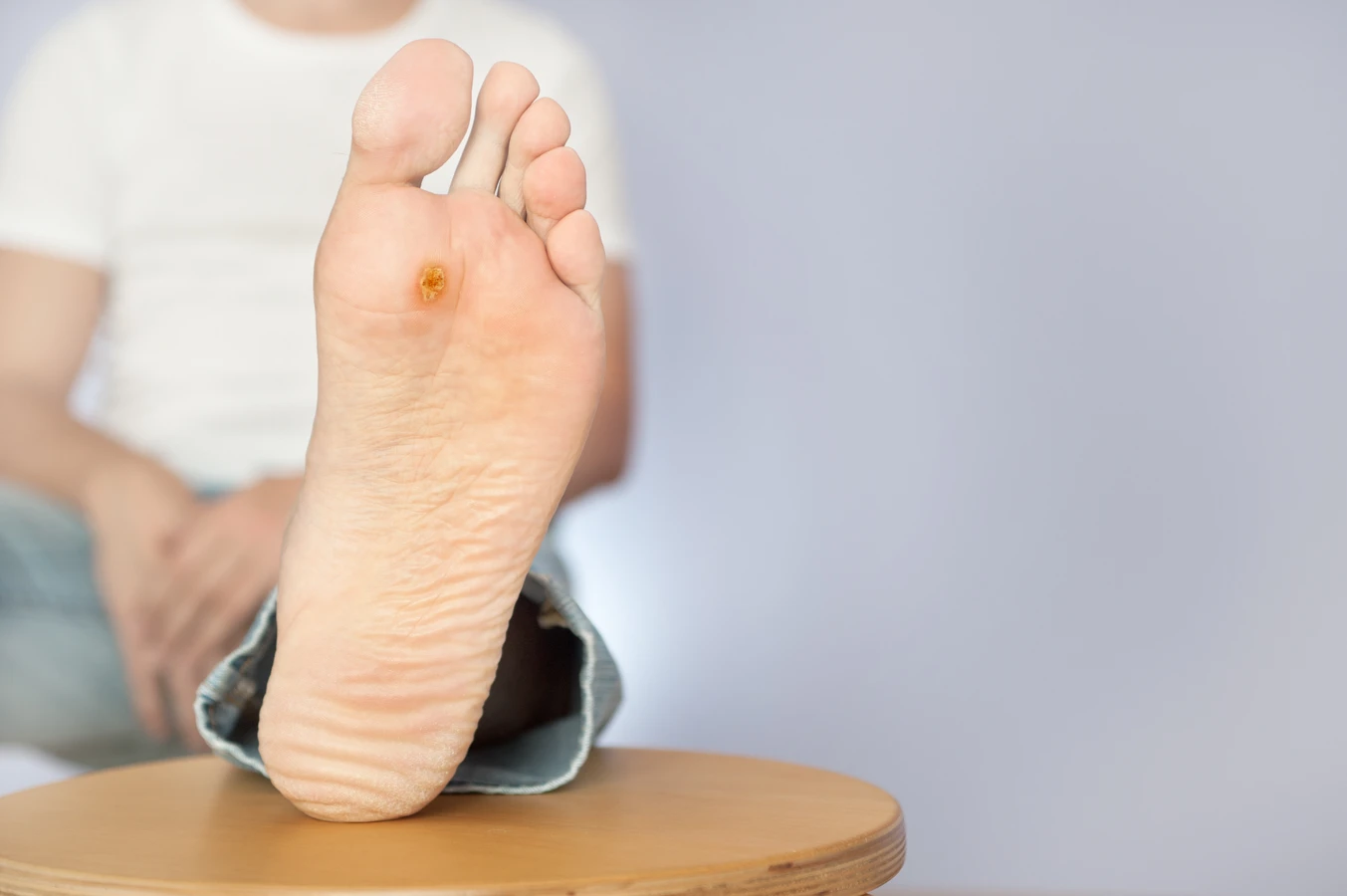
Choć kurzajki są powszechne, ich wygląd może być mylący i czasami przypominać inne zmiany skórne, co może prowadzić do błędnej diagnozy i niewłaściwego leczenia. Kluczowe dla prawidłowego rozpoznania kurzajki jest zwrócenie uwagi na jej charakterystyczną budowę. Zazwyczaj są to twarde, grudkowate wykwity o nierównej, chropowatej powierzchni. Mogą być lekko wyniesione ponad poziom skóry lub wrastać do jej wnętrza, szczególnie na stopach. Często można zaobserwować na ich powierzchni drobne, czarne punkciki, które są zatrzymanymi naczyniami krwionośnymi.
Inne zmiany skórne, które mogą być mylone z kurzajkami, obejmują odciski i modzele. Odciski zazwyczaj powstają w wyniku długotrwałego nacisku lub tarcia, najczęściej na stopach. Mają gładką, błyszczącą powierzchnię i zazwyczaj są bardzo bolesne przy ucisku. W odróżnieniu od kurzajek, odciski nie posiadają drobnych, czarnych punkcików charakterystycznych dla brodawek. Modzele są podobne do odcisków, ale mają zazwyczaj większą powierzchnię i są mniej bolesne. Są to obszary zrogowaciałej skóry, które tworzą się w miejscach narażonych na stałe tarcie.
Należy również pamiętać o możliwości wystąpienia innych, potencjalnie groźniejszych zmian skórnych, które mogą przypominać kurzajki. Na przykład, niektóre formy łuszczycy, brodawki łojotokowe (które są łagodne, ale zazwyczaj mają bardziej tłustą i błyszczącą powierzchnię) czy nawet niektóre nowotwory skóry mogą na wczesnym etapie przypominać brodawki. Dlatego też, jeśli mamy wątpliwości co do charakteru zmiany skórnej, zwłaszcza jeśli szybko rośnie, zmienia kolor, krwawi, swędzi lub jest bolesna, zawsze należy skonsultować się z lekarzem dermatologiem.
Oto kilka wskazówek, jak odróżnić kurzajkę od innych zmian:
- Kurzajka: Chropowata, nierówna powierzchnia, często z czarnymi punkcikami (zatrzymane naczynia krwionośne). Może być bolesna przy ucisku.
- Odcisk: Gładka, błyszcząca powierzchnia, zazwyczaj okrągły kształt, bolesny przy ucisku, brak czarnych punkcików.
- Modzel: Szersza powierzchnia zrogowaciałej skóry, mniej bolesny niż odcisk, brak czarnych punkcików.
- Brodawka łojotokowa: Zazwyczaj błyszcząca, tłusta powierzchnia, często w kolorze cielistym lub brązowym, może być lekko uniesiona.
Jak wirus HPV wchodzi w interakcję z komórkami skóry
Proces zakażenia wirusem HPV i rozwoju kurzajek jest złożony i wymaga zrozumienia, w jaki sposób wirus wchodzi w interakcję z komórkami skóry. Wirus HPV nie jest w stanie samodzielnie przeniknąć przez nienaruszoną barierę ochronną skóry. Jego wejście do organizmu ułatwiają drobne urazy, takie jak skaleczenia, otarcia, pęknięcia naskórka, czy nawet maceracja skóry spowodowana długotrwałym kontaktem z wilgocią. W tych miejscach, gdzie zewnętrzne warstwy ochronne są uszkodzone, wirus ma łatwiejszy dostęp do żywych komórek znajdujących się głębiej w naskórku.
Po wniknięciu do komórki naskórka, wirus HPV integruje swój materiał genetyczny z materiałem genetycznym komórki gospodarza, lub pozostaje w niej w formie episomalnej (niezintegrowanej). Kluczowe jest to, że wirus HPV kieruje metabolizm zainfekowanej komórki na swoją korzyść. Zaczyna stymulować niekontrolowany podział komórek i ich nadmierne rogowacenie. Wirus HPV wykorzystuje mechanizmy komórkowe do replikacji swojego własnego materiału genetycznego, a także do produkcji białek wirusowych, które są niezbędne do jego przetrwania i rozprzestrzeniania.
Efektem tej „współpracy” między wirusem a komórką jest wspomniany już nadmierny rozrost naskórka, który przybiera postać brodawki. Komórki wirusa HPV są także w stanie tworzyć specyficzne struktury w obrębie naskórka, które mogą zawierać nawet tysiące nowych cząsteczek wirusa. Te nowe wiriony są następnie uwalniane wraz z łuszczącymi się komórkami naskórka, co umożliwia dalsze rozprzestrzenianie się infekcji na inne obszary skóry lub na inne osoby. Warto zaznaczyć, że reakcja immunologiczna organizmu na obecność wirusa HPV jest kluczowa dla kontroli infekcji. Gdy układ odpornościowy jest sprawny, potrafi rozpoznać i zwalczyć zainfekowane komórki, co często prowadzi do samoistnego zaniku kurzajek.
Znaczenie higieny osobistej w zapobieganiu kurzajkom
Choć wirus HPV jest wszechobecny i można się nim zarazić w różnych okolicznościach, prawidłowa higiena osobista odgrywa kluczową rolę w minimalizowaniu ryzyka zakażenia i rozprzestrzeniania się kurzajek. Podstawą profilaktyki jest utrzymanie skóry w dobrej kondycji, wolnej od drobnych zranień i uszkodzeń. Regularne mycie rąk, zwłaszcza po kontakcie z miejscami publicznymi, oraz dbanie o nawilżenie skóry mogą stanowić pierwszą linię obrony. Sucha, popękana skóra jest bardziej podatna na infekcje, dlatego odpowiednie nawilżanie jest ważne, szczególnie w okresie zimowym.
Szczególną uwagę należy zwrócić na higienę w miejscach, gdzie łatwo o zakażenie wirusem HPV. Wchodząc na basen, do sauny czy na siłownię, zawsze warto nosić klapki. Zapobiega to bezpośredniemu kontaktowi stóp z zakażonymi powierzchniami, takimi jak podłogi w szatniach czy przy brodzikach. Po skorzystaniu z takich miejsc należy dokładnie umyć i osuszyć stopy, a jeśli mamy skłonność do nadmiernego pocenia się, można zastosować antyperspiranty do stóp. Unikanie wspólnego korzystania z ręczników, obuwia czy innych przedmiotów osobistych również jest ważnym elementem profilaktyki.
W przypadku osób, które mają już kurzajki, kluczowe jest zapobieganie ich rozprzestrzenianiu się po ciele. Należy unikać drapania, skubania czy wycinania kurzajek, ponieważ może to prowadzić do zainfekowania okolicznych obszarów skóry lub przeniesienia wirusa na inne części ciała. Po dotknięciu kurzajki, należy dokładnie umyć ręce. Warto również pamiętać o utrzymaniu stóp w czystości i suchości, aby zapobiec rozwojowi kurzajek podeszwowych lub ich rozprzestrzenianiu się. Regularne oględziny skóry, zwłaszcza u dzieci, mogą pomóc w wczesnym wykryciu nowych zmian i podjęciu odpowiednich kroków.
Podsumowując, kluczowe zasady higieny zapobiegające kurzajkom to:
- Regularne mycie i osuszanie skóry, zwłaszcza dłoni i stóp.
- Nawilżanie skóry, aby zapobiec pęknięciom.
- Noszenie obuwia ochronnego (klapek) w miejscach publicznych o podwyższonej wilgotności.
- Unikanie wspólnego korzystania z przedmiotów osobistych.
- Nie drapanie, nie skubanie i nie wycinanie istniejących kurzajek.
- Dokładne mycie rąk po kontakcie z kurzajkami.
Kiedy warto skonsultować się z lekarzem w sprawie kurzajek
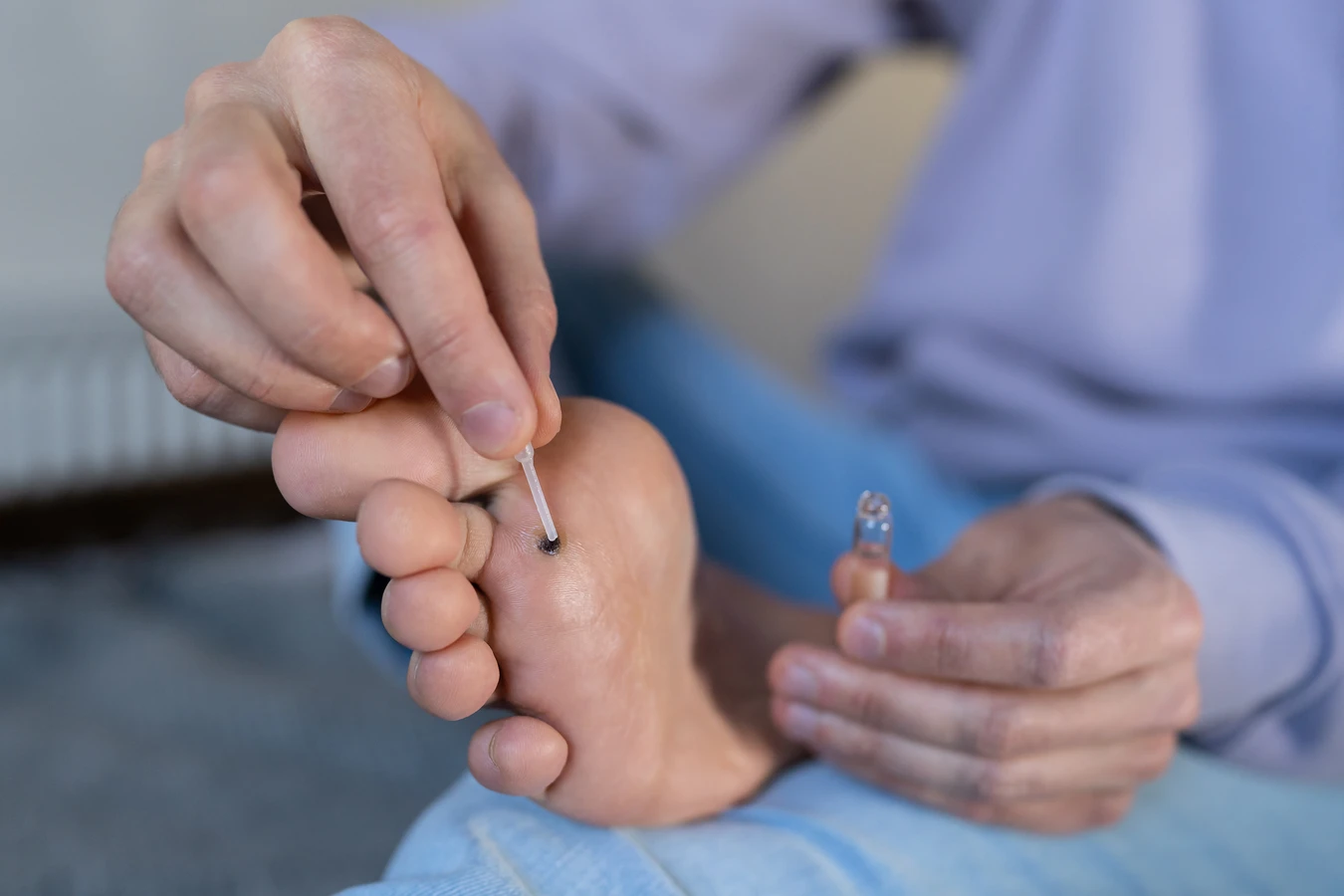
Chociaż większość kurzajek jest łagodna i można je skutecznie leczyć domowymi sposobami lub w aptece, istnieją sytuacje, w których niezbędna jest konsultacja lekarska. Jeśli kurzajka jest bardzo bolesna, znajduje się w miejscu, które utrudnia codzienne funkcjonowanie (np. na stopach, powodując ból podczas chodzenia), lub jeśli istnieje podejrzenie, że jest to inna zmiana skórna, należy udać się do lekarza dermatologa. Szybka diagnoza jest kluczowa dla właściwego leczenia i uniknięcia potencjalnych powikłań.
Szczególną uwagę należy zwrócić na kurzajki, które szybko rosną, zmieniają kolor, krwawią, swędzą lub są otoczone stanem zapalnym. Takie objawy mogą świadczyć o czymś więcej niż tylko zwykłej infekcji HPV. Lekarz będzie w stanie przeprowadzić dokładne badanie, a w razie potrzeby zlecić dodatkowe badania, takie jak biopsja skóry, aby wykluczyć inne, potencjalnie groźne schorzenia, w tym nowotwory skóry. Szczególnie ważne jest, aby nie bagatelizować zmian w okolicy narządów płciowych, które mogą być brodawkowatego charakteru i wymagać specjalistycznego leczenia.
Pacjenci z obniżoną odpornością, na przykład osoby po przeszczepach narządów, chorzy na AIDS lub przyjmujący leki immunosupresyjne, powinni konsultować się z lekarzem przy pierwszych objawach kurzajek. U tych osób infekcje HPV mogą być bardziej rozległe, uporczywe i trudniejsze do leczenia, a także mogą stanowić większe ryzyko rozwoju innych powikłań. Lekarz będzie w stanie dobrać odpowiednią terapię, która uwzględni specyficzne potrzeby pacjenta i jego stan zdrowia. Nie należy również lekceważyć uporczywych kurzajek, które nie reagują na domowe metody leczenia, ponieważ mogą wymagać bardziej zaawansowanych procedur medycznych.
Kiedy zatem udać się do lekarza w sprawie kurzajek?
- Kurzajka jest bardzo bolesna.
- Zmiana znajduje się w miejscu utrudniającym funkcjonowanie (np. stopa).
- Istnieje podejrzenie, że to nie kurzajka, a inna zmiana skórna.
- Kurzajka szybko rośnie, zmienia kolor, krwawi lub swędzi.
- Zmiany pojawiają się w okolicy narządów płciowych.
- Pacjent ma obniżoną odporność i rozwija uporczywe kurzajki.
- Kurzajki nie reagują na domowe metody leczenia po kilku tygodniach.